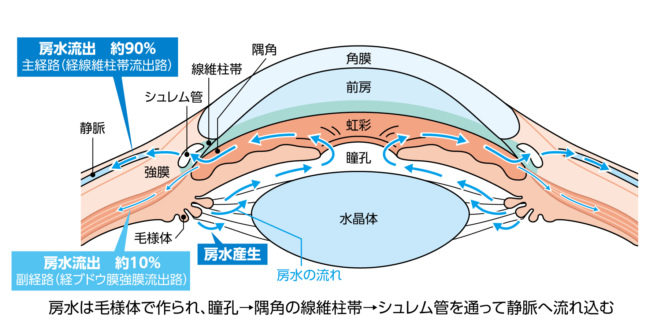
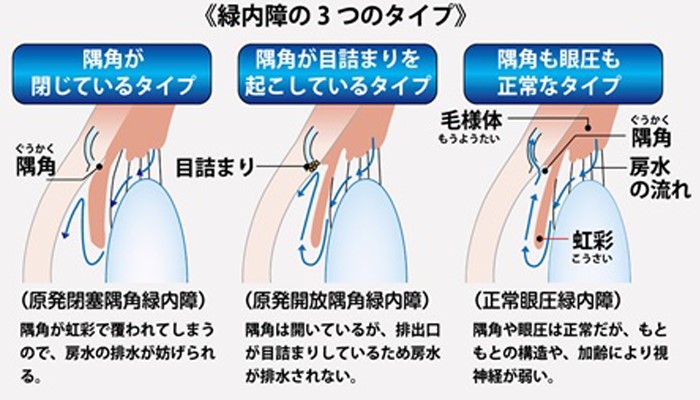
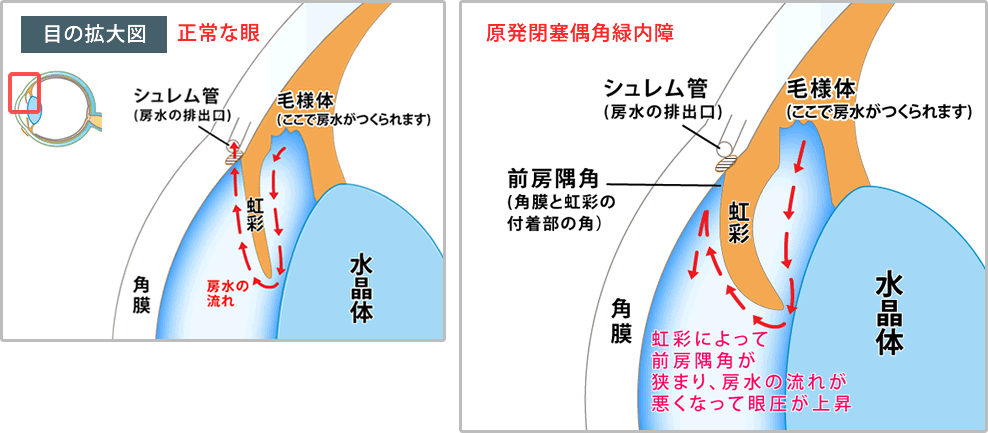
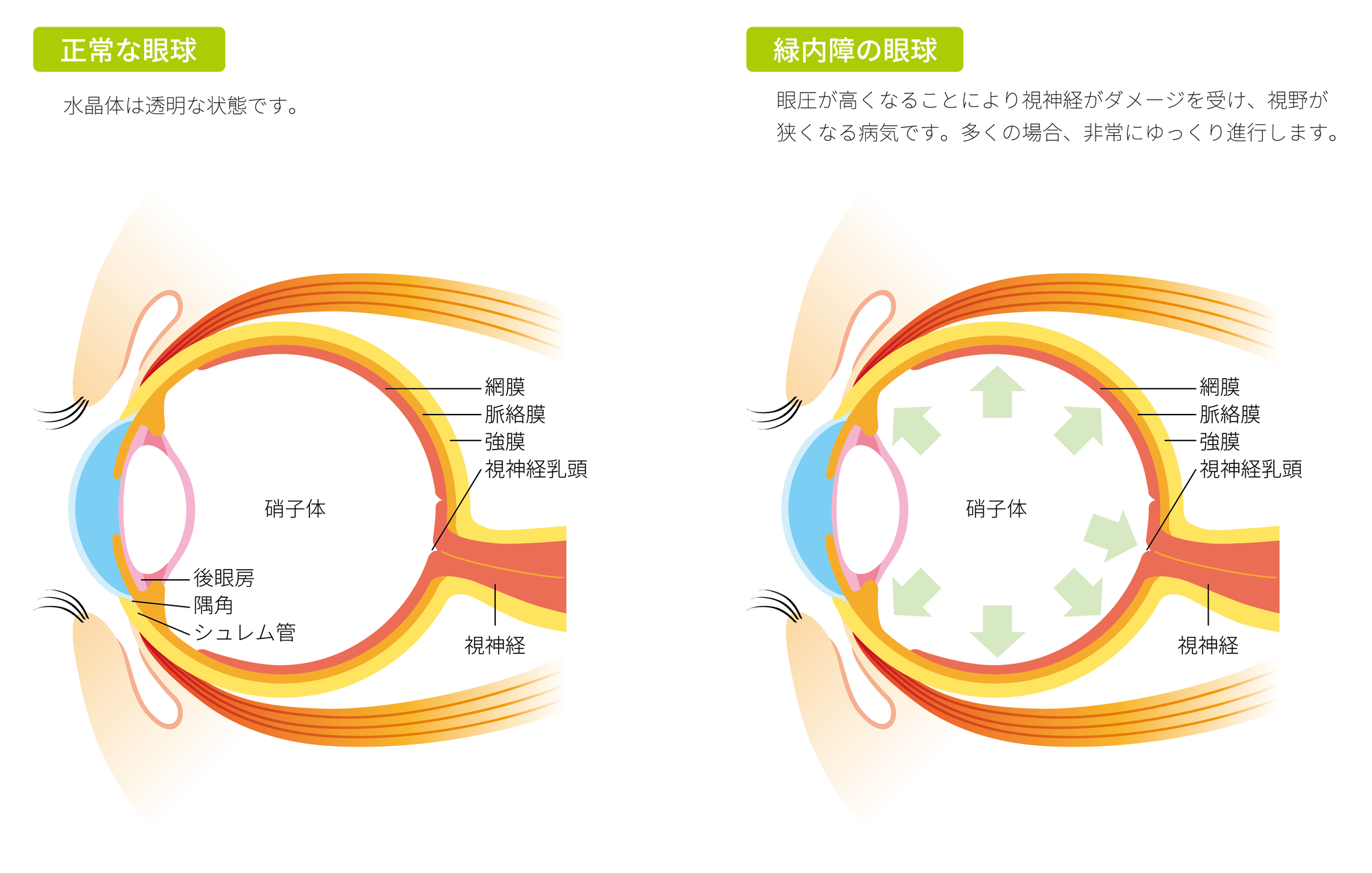
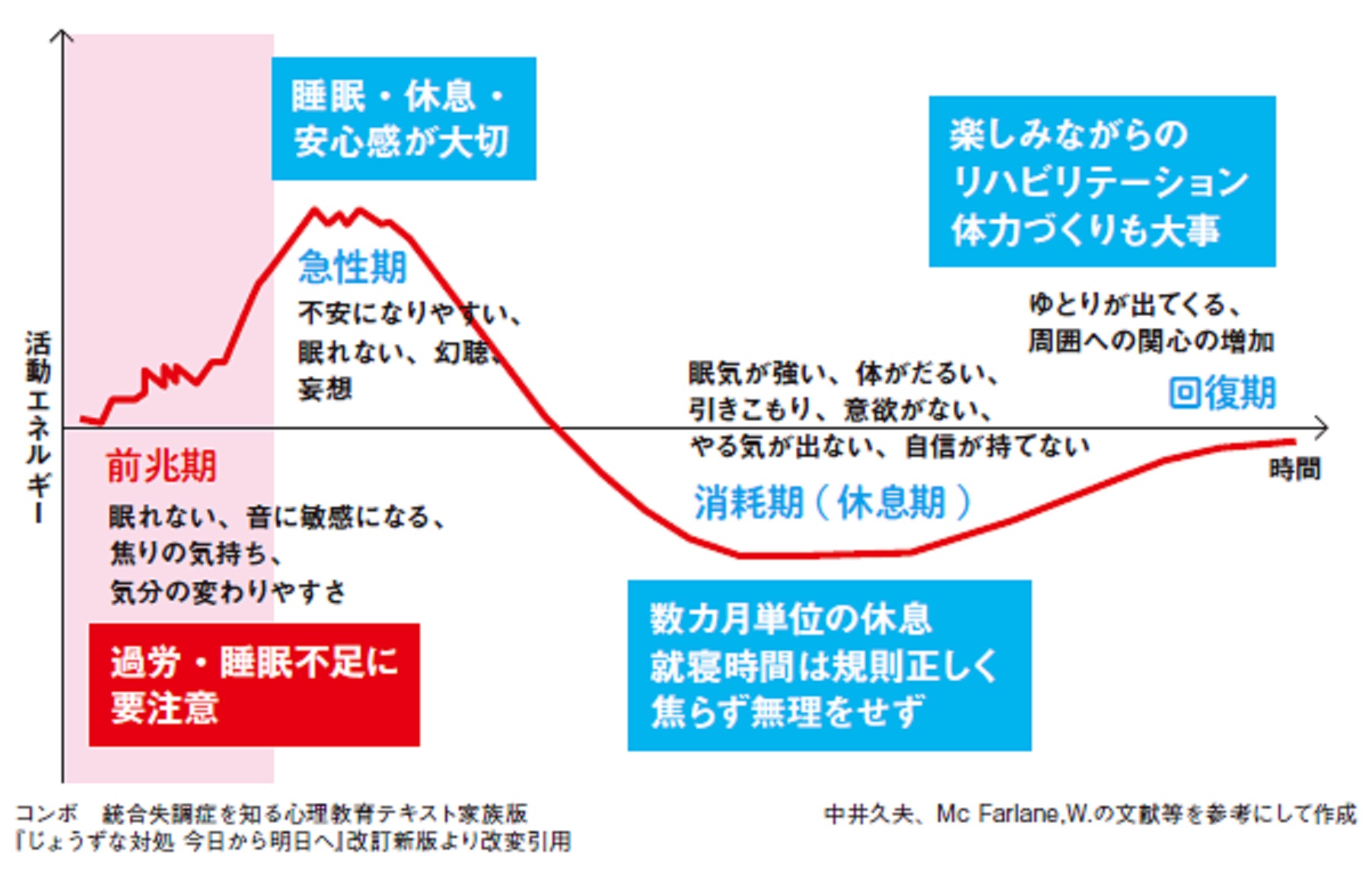
ジスキネジアとは、不随意な動きを経験することです。舞踏病はジスキネジアの一種です。これは、ハンチントン病、感染症、薬の副作用などの健康状態に関連しています。
一日を通して自分の動きについてあまり考えないかもしれません。これらの随意運動が妨げられると、人はジスキネジア、つまり多動性運動障害としても知られる一連の症状を経験することがあります。
ジスキネジアの一種に舞踏病があります。これは、人が体全体を伴うダンスのような不随意な動きを経験するときです。

ジスキネジアとは何ですか?
ジスキネジアは、不随意運動を説明するために使用される用語です。これらの動きは、頭を振ったり、身もだえしたり、揺れたりするまで多岐にわたります。それらは全身または一部の手足だけに影響を与える可能性があり、ストレスを感じると増加する可能性があります。
ジスキネジアの種類には次のようなものがあります。
ジスキネジーは、自己免疫疾患から感染症まで、あらゆる原因によって引き起こされる可能性があります。
その他の原因には、代謝疾患、遺伝性疾患、薬の副作用などがあります。たとえば、ジスキネジアは、パーキンソン病の治療に使用されるレボドパと呼ばれる薬剤によって引き起こされる可能性があります。
舞踏病とは何ですか?
舞踏病はジスキネジアの一種です。ダンスのような動き(
その他の原因には次のようなものがあります。

ジスキネジアや舞踏病の症状は何ですか?
ジスキネジアと舞踏病の症状は体のさまざまな部分に影響を及ぼします。
ジスキネジア
ジスキネジアは、全身または体の特定の部分にのみ影響を与える可能性があります。一般的なジスキネジアを伴う動きの種類は、頭を振ることから、揺れたり小刻みに揺れたりするまで多岐にわたります。動きの種類と強度は、その人が抱えるジスキネジアの特定の種類によって異なります。
例えば:
- ミオクローヌス:このタイプのジスキネジーには、全身の短いけいれんやけいれんの動きが含まれます。
- ジストニア:このタイプのジスキネジアには、ゆっくりとした反復的な動作が含まれます。
非定型的な 体の位置。 - アカシジア:このタイプのジスキネジアは、
絶え間ない 動きや落ち着きのなさにより、じっとしていることが困難になります。 - チック:体のさまざまな部分が繰り返す音、けいれん、またはその他の動きです。
舞踏病
舞踏病のある人
その他の兆候には次のようなものがあります。
- 予測不可能で反復的ではない動き
- じっと立っていること、または規則的な動きを維持することが困難
- 物を掴むのが難しい、または物を頻繁に落とす
- 舌の不規則な動き(舌を突き出し続けることができないなど)
- 脳の側脳室の拡大
- 認知的および行動的問題(後の段階)
舞踏病は、多くの場合、アテトーゼと弾道を伴います。アテトーゼ症はより軽度で、回転やひねりを伴うゆっくりとした動きを含みます。弾道はより深刻で、片側(一方的な)手足の投げ飛ばしが含まれます。

ジスキネジアや舞踏病の治療法は何ですか?
ジスキネジーと舞踏病の治療法は、その重症度および影響を受ける体の部位によって異なります。
ジスキネジア
ジスキネジアの治療は特定のタイプによって異なり、薬物療法、手術、またはさまざまな治療法が含まれる場合があります。
例えば:
- ミオクローヌス:このタイプは、クロナゼパムやその他の薬物療法、ホルモン療法、 5-ヒドロキシトリプトファン、またはボツリヌス毒素 (ボトックス) 注射で治療できます。
- ジストニア:このタイプが最も多い
効果的に ボトックスで治療します。処方薬、手術、理学療法などの選択肢もあります。 - アカシジア:このタイプは、抗精神病薬を減らすか、プロプラノロールとベンゾジアゼピンを服用することによって治療されます。
舞踏病
舞踏病の治療法は原因によって異なり、以下のようなものがあります。
手術も可能な治療法です。しかし、脳深部刺激法や神経細胞移植という手法はまだ実験段階であり、
ジスキネジーや舞踏病の危険因子は何ですか?
ジスキネジーと舞踏病の危険因子には次のようなものがあります。
ジスキネジア
危険因子は、ジスキネジアの特定の種類によって異なります。
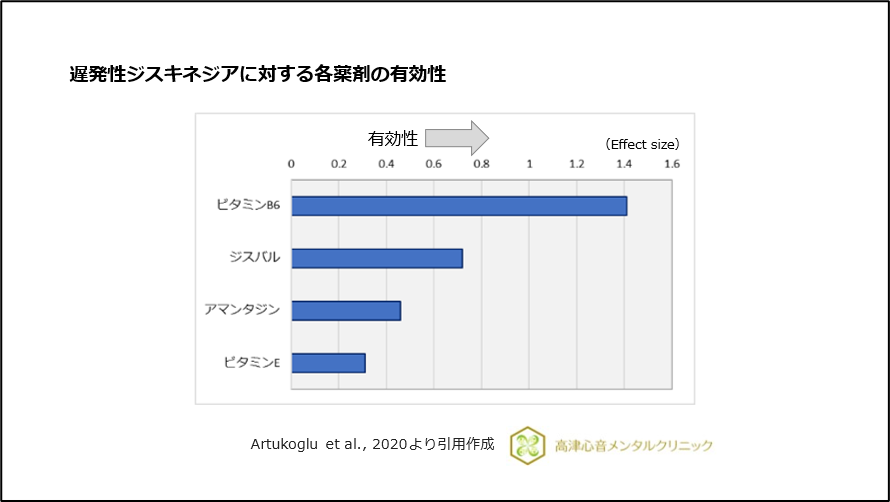
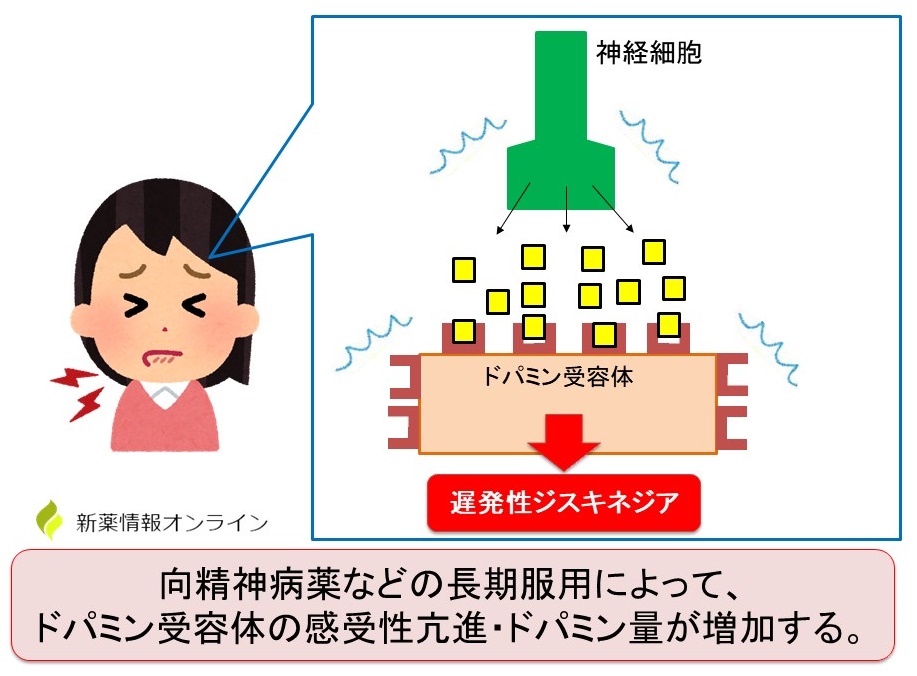
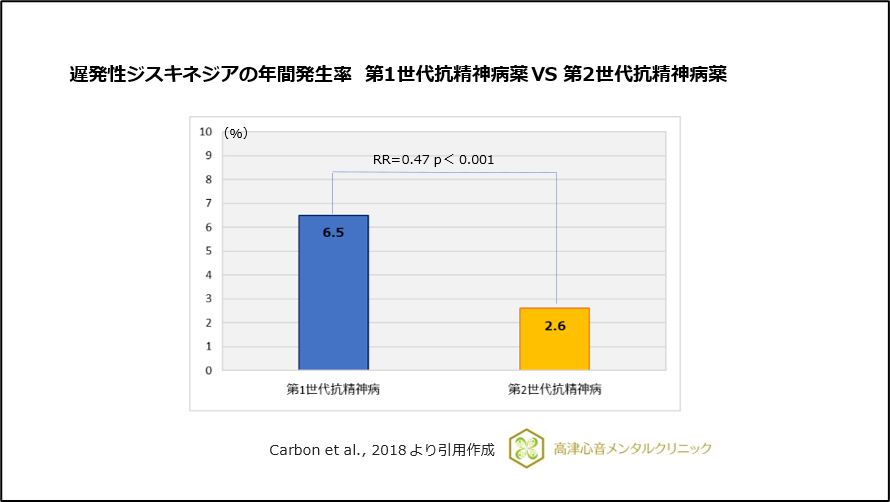
たとえば、遅発性ジスキネジアは薬物使用によって引き起こされます。このタイプのジスキネジアを引き起こす薬には、脳内のドーパミンをブロックする薬があり、抗精神病薬や吐き気止め薬などがあります。
舞踏病
舞踏病はあらゆる年齢層の人々に影響を与えます。生まれつき舞踏病を患っている人もいます。これは良性遺伝性舞踏病と呼ばれ、非常にまれで、周囲に影響を与えます。
30 歳未満の人は通常、外傷や感染の後、または炎症を通じて舞踏病を発症します。それ以外の場合、この症状はハンチントン病の一部として 40 歳から 50 歳の間に発症する可能性があります。

ジスキネジアや舞踏病のある人の今後の見通しはどうなりますか?
ジスキネジアの見通しは、種類と根本原因によって異なります。それは個人によって異なります。運動の問題を引き起こしている治療や薬の変更によく反応する人もいます。
舞踏病の見通しは原因によっても異なります。たとえば、ハンチントン病によって引き起こされる舞踏病は時間の経過とともに悪化し、次のような症状につながる可能性があります。

よくある質問
医師はジスキネジアをどのように診断しますか?
診断には、まず観察と病歴が含まれる場合があります。検査には、ハンチントン病などの症状に関する遺伝子検査、 CT スキャンや MRI スキャン、 PET スキャンなどが含まれる場合があります。
どのような研究が行われているのでしょうか?
研究に関する詳細情報を見つけることができます。
どこでサポートを見つけられますか?
医師が地元の支援グループを紹介してくれるかもしれません。
関連するオンライン グループには次のものがあります。
- アメリカハンチントン病協会
- 全国遅発性ジスキネジア機構
- 国際パーキンソン病および運動障害協会
持ち帰り
舞踏病は、多動性運動障害、またはジスキネジアの一種です。ジスキネジアのそれぞれのタイプには、独自の特徴、原因、治療法があります。
不随意運動があり、何らかの危険因子がある場合は、医師に相談してください。ジスキネジアのすべてのケースを治癒できるわけではありませんが、治療により症状が軽減される可能性があります。
参考文献
- https://www.ninds.nih.gov/health-information/disorders/sydenham-chorea
- https://www.ninds.nih.gov/dystonias-fact-sheet
- https://www.ninds.nih.gov/health-information/clinical-trials/find-ninds-clinical-trials
- https://www.ninds.nih.gov/
- https://www.ninds.nih.gov/dystonias-fact-sheet#treatments
- https://www.ncbi.nlm.nih.gov/books/NBK519543/
- https://hdsa.org/find-help/community-social-support/hdsa-support-groups/
- https://tdhelp.org/
- https://www.ncbi.nlm.nih.gov/books/NBK430923/
- https://www.movementdisorders.org/