クローン病の正確な原因はまだ不明です。しかし、研究では、遺伝学、免疫系、環境要因のすべてが病気の発症に役割を果たしている可能性があることを示唆しています。
クローン病は、胃腸管に影響を及ぼす炎症性腸疾患 (IBD) の一種です。
かつては、食事とストレスがクローン病の原因であると考えられていました。しかし、現在では、この状態の起源ははるかに複雑であり、クローン病には単一の直接的な原因があるわけではないことが理解されています。
クローン病の考えられる原因と危険因子についてさらに学ぶために読み続けてください。

遺伝学
研究者らはこれまでに、クローン病の発症に関与している可能性のある200以上の遺伝子配列を特定している。
一部の遺伝子変異は、免疫システムが消化管内の細菌と戦う方法に影響を与える可能性があります。これは炎症やクローン病の症状を引き起こす可能性があります。
クローン病に関連する最も一般的な免疫関連遺伝子には次のものがあります。
- NOD2
- ATG16L1
- IL23R
- IRGM
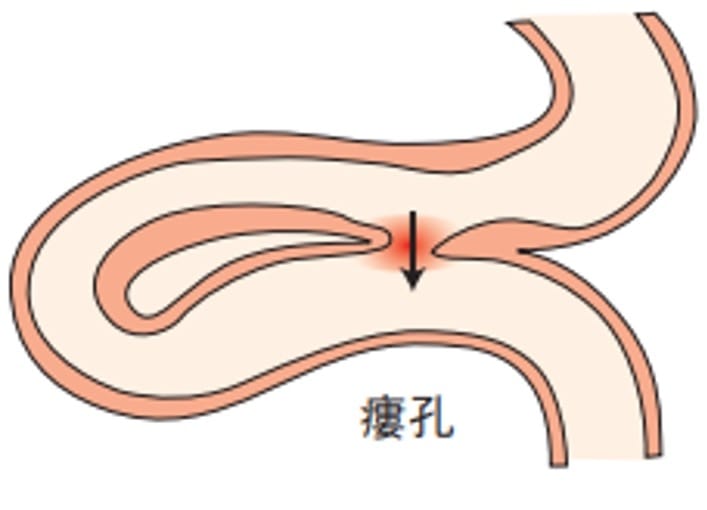
クローン病患者の最大 15% に、親、子供、兄弟など、クローン病を患っている一親等の親戚がいます。
家族にクローン病患者がいて、症状が出始めた場合は、医療専門家に相談してください。これらは、あなたがこの症状を発症するリスクがあるかどうかを判断するのにも役立つ可能性があります。

人種、民族、クローン病
クローン病は、他の人口よりも北欧、アングロサクソン、またはアシュケナージ系ユダヤ人の子孫に多く見られます。
東ヨーロッパに起源を持つアシュケナージ系ユダヤ人は、非ユダヤ人に比べて炎症性腸疾患を発症する可能性が2~4倍高い。
クローン病は、中央および南部ヨーロッパの人々ではそれほど頻繁に発生せず、南アメリカ、アジア、アフリカではさらに少なくなります。
クローン病は、黒人アメリカ人やヒスパニック系アメリカ人でより頻繁に発生し始めています。あ
- 黒人とヒスパニック系の人は白人よりも炎症性腸疾患の手術を受ける可能性が低いです。
- 黒人とヒスパニック系の人々は、白人よりもクローン病の緊急治療室を訪れる可能性が高くなります。
2021年のレビューでは、黒人は白人よりも治療へのアクセスに影響を与える可能性のあるいくつかの要因を報告する可能性が高いことがわかりました。これらには、医療センターへの交通費や治療費が含まれます。
著者らはまた、黒人とヒスパニック系の人々は白人に比べて医療保険やメディケイドに加入している可能性が低いことにも言及している。これらはいずれも、クローン病の治療を受ける際の障壁となる可能性があります。
異なる民族の人々は、異なる種類のクローン病を経験する可能性も高くなります。たとえば、白人はアフリカ系アメリカ人、ヒスパニック系、アジア系の人々よりもクローン回腸炎を経験する可能性が高くなります。
最後に、次の遺伝子変異も、異なる民族または人種的背景を持つ人々の間でのクローン病の発症と関連しています。
- アジア: TNFSF15
- 黒人またはアフリカ系アメリカ人: STAT5A、STAT53、NOD2
- 白人またはヨーロッパ系: TPMT、HLA-DQA1*05
クローン病がさまざまな人種や民族的背景を持つ人々にどのような影響を与えるかを完全に理解するには、さらなる研究が必要であることに注意することが重要です。

免疫系
クローン病の主な特徴は慢性炎症であり、これは過剰に活動している免疫系が体を攻撃し、遮断できないことが原因である可能性があります。
免疫システムが過剰に活性化する原因は不明ですが、
異物の侵入が排除された後も、免疫系は健康な腸細胞を異物とみなして攻撃し続ける可能性があります。これは慢性炎症を引き起こす可能性があります。
別の理論は、腸内微生物叢や腸の透過性の変化により腸の内層が破壊され、炎症が引き起こされる可能性があるというものです。この炎症は腸の内層にさらなる損傷を引き起こす可能性があり、免疫反応が永続化する可能性があります。
これらのプロセスは同時発生し、相互に関連している可能性があるため、クローン病における免疫系の役割を完全に理解するにはさらなる研究が必要であることに注意することが重要です。
その他の危険因子
クローン病・大腸炎財団によると、クローン病は先進国、都市部、北部の気候でより一般的です。
2019年の文献レビューでは、以下の危険因子がクローン病の発症または症状の再発の原因と関連していることが示唆されています。
避妊薬を服用すると、
また、どの年齢でも診断を受ける可能性はありますが、10 代後半または 20 代で診断を受ける可能性が高くなります。
よくある質問
クローン病の主な原因は何ですか?
クローン病の正確な原因は不明です。しかし、研究者らは、遺伝学、環境要因、免疫系のすべてがこの病気の発症に役割を果たしている可能性があると示唆しています。
クローン病のある人の余命はどのくらいですか?
クローン病の平均余命は改善し続けています。あ
クローン病の最も高い 3 つの危険因子は何ですか?
クローン病の特定の危険因子が 3 つあるわけではありません。遺伝学、環境要因、免疫系の組み合わせが病気の発症に寄与する可能性があります。

取り除く
クローン病は複雑であり、特定の原因は存在しません。このことを考えると、この病気を予防するためにできることは一つではありません。免疫システム、遺伝学、環境がすべて影響します。
ただし、危険因子を理解することは、研究者が新しい治療法を開発し、病気の経過を改善するのに役立ちます。
この記事をスペイン語で読んでください。
参考文献
- https://medlineplus.gov/genetics/condition/crohns-disease/
- https://www.nhs.uk/conditions/crohns-disease/
- https://pubmed.ncbi.nlm.nih.gov/36975373/
- https://academic.oup.com/ibdjournal/article/22/8/2023/4562062
- http://www.annalsgastro.gr/files/journals/1/earlyview/2017/ev-10-2017-10-AG3236-0208.pdf
- https://www.gastroenterologyandhepatology.net/archives/february-2019/influence-of-environmental-factors-in-the-development-and-outcomes-of-inflammatory-bowel-disease/
- https://academic.oup.com/ibdjournal/article/21/5/1214/4579641
- https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7612921/
- https://www.gastrojournal.org/article/s0016-5085(20)35312-9/fulltext
- https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4714968/
- https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7669301/
- https://ghr.nlm.nih.gov/condition/crohn-disease
- https://europepmc.org/backend/ptpmcrender.fcgi?accid=PMC4752384&blobtype=pdf
- https://www.ncbi.nlm.nih.gov/books/NBK436021/
- https://www.crohnscolitisfoundation.org/patientsandcaregivers/what-is-crohns-disease/causes