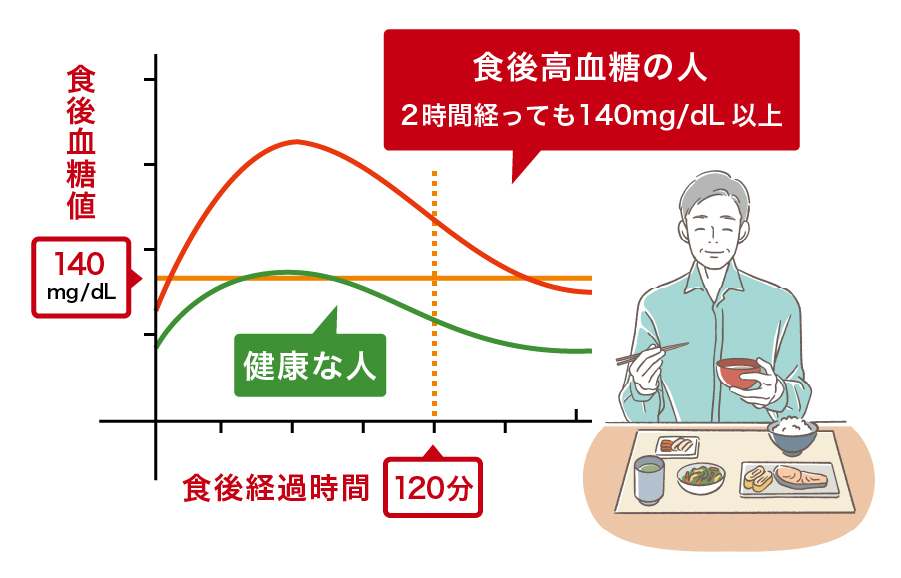
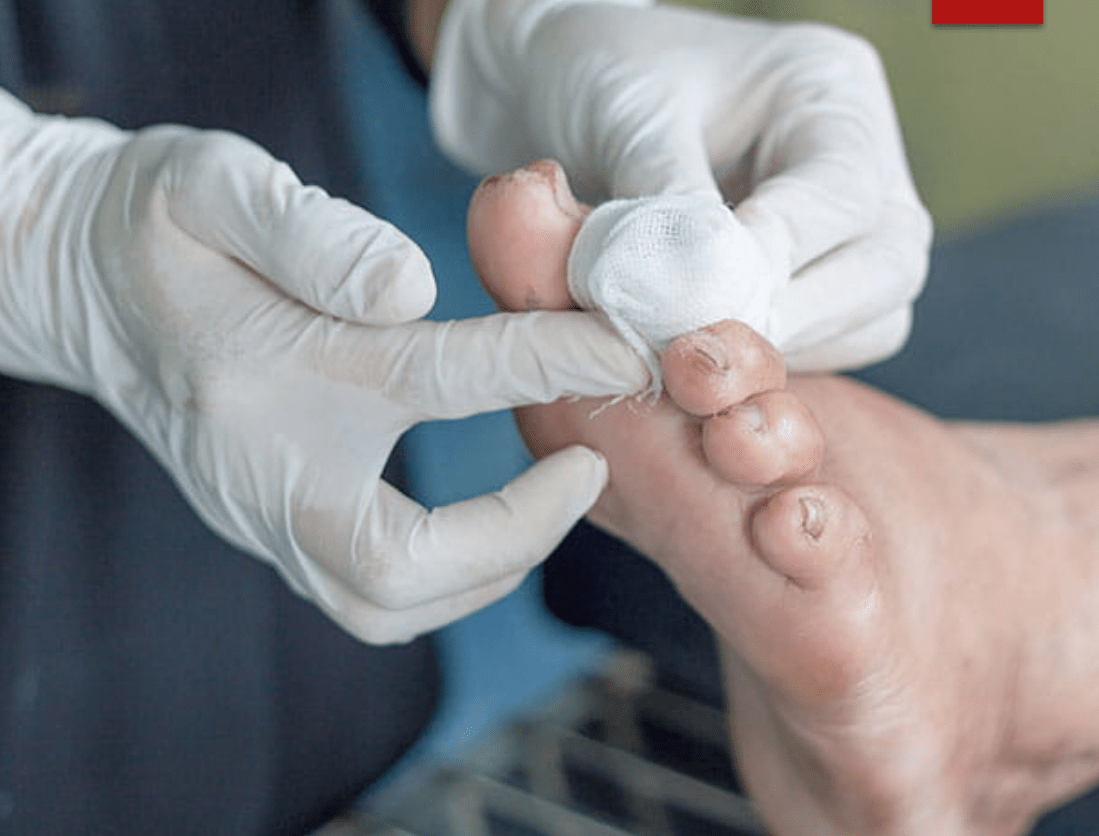
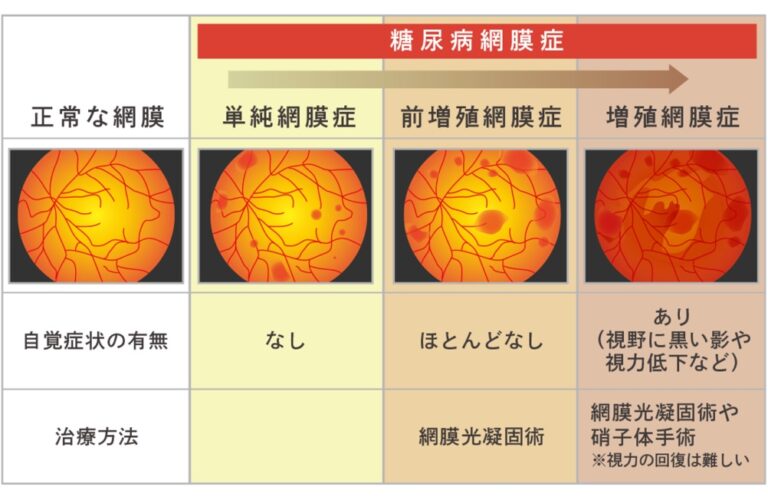
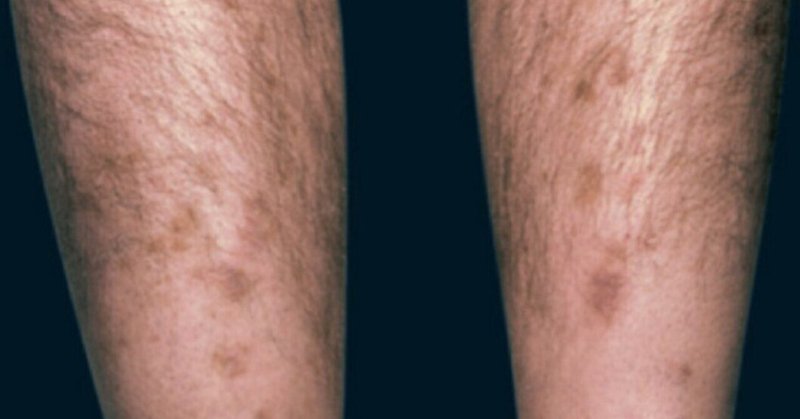
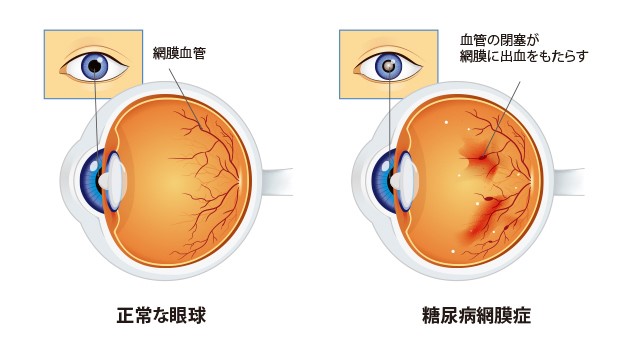
糖尿病患者の 50% が、皮膚に小さな病変を引き起こす皮膚障害を発症します。色は赤みがかったものや茶色がかったもので、通常は円形または楕円形です。
糖尿病性皮膚症は、糖尿病を抱えて暮らす人々にとってかなり一般的な皮膚の問題です。
この状態は糖尿病患者全員に起こるわけではありません。しかし、この病気を抱えて生きている人の最大 50 パーセントが、糖尿病性皮膚症などの何らかの形の皮膚病を発症すると推定されています。
この状態では、皮膚に小さな傷が発生します。色は赤みがかったものや茶色がかったもので、通常は円形または楕円形です。
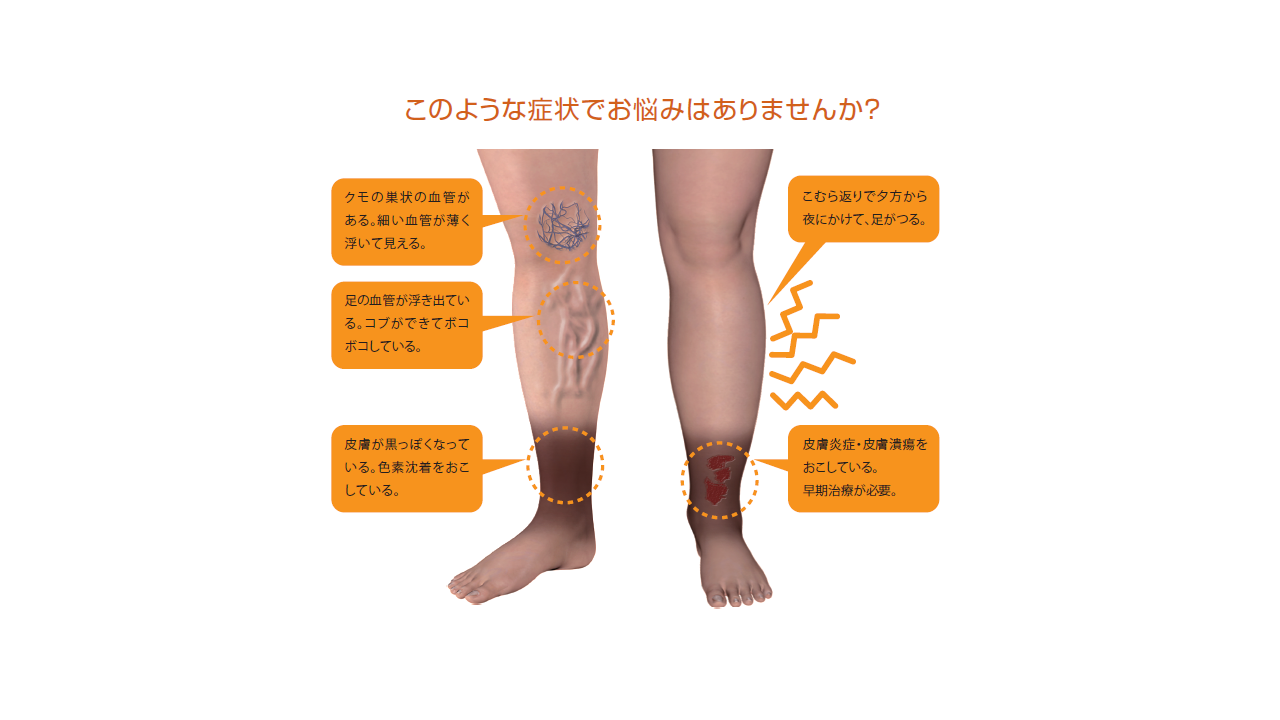
病変は体のどこにでも発生する可能性がありますが、骨の部分に発生する傾向があります。すねに発症するのが一般的です。
糖尿病性皮膚症は、すねの斑点または色素沈着した前脛骨斑と呼ばれることもあります。

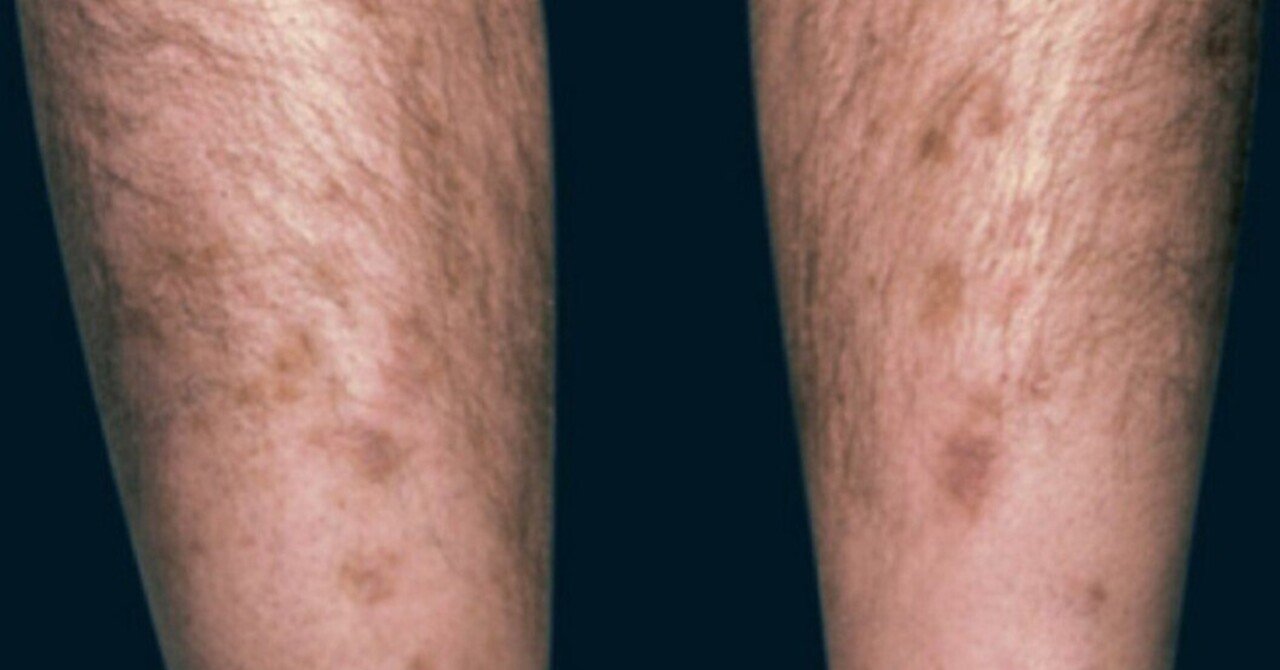
糖尿病性皮膚症の写真
次の画像ギャラリーには、糖尿病性皮膚症の一般的な例が含まれています。

原因
糖尿病を抱えていると糖尿病性皮膚障害がよく起こりますが、この状態の正確な原因は不明です。ただし、これらの斑点の背後にある根本的なメカニズムについては理論があります。
すねのシミは足の怪我と関連しているため、一部の医師は、この病変は、管理が不十分な糖尿病患者の外傷に対する過剰な反応である可能性があると結論付けています。
糖尿病がコントロールされていないと、多くの場合、体のさまざまな部分で循環不良や血流不足が生じます。時間の経過とともに、血行不良により体の傷の治癒能力が低下する可能性があります。
怪我の周囲の領域への血流が減少すると、傷の適切な治癒が妨げられ、その結果、打撲傷のような病変や斑点が発生します。
糖尿病に起因する神経や血管の損傷も、糖尿病性皮膚症の素因となる可能性があるようです。
また、男性、高齢者、糖尿病を長期間患っている人にもよく見られるようです。
これは糖尿病性皮膚症の原因に関する単なる理論であることを覚えておくことが重要です。この情報を確認するための利用可能な研究はありません。

症状
糖尿病性皮膚障害の現れ方は人によって異なります。
この皮膚の状態は、通常サイズが 1 センチメートル以下の、赤褐色の円形または楕円形の傷跡のような斑点が特徴です。通常は無症候性であり、通常は何の症状も示さないことを意味します。
病変は主にすねに発生しますが、体の他の部分にも発生することがあります。ただし、それらの領域に発症する可能性は低くなります。病変が見つかる可能性のある他の領域には次のようなものがあります。
- 大腿
- トランク
- 腕
重症度や斑点の数によっては、病変は見た目に不快な場合がありますが、この状態は無害です。
糖尿病性皮膚症は通常、灼熱感、刺痛、かゆみなどの症状を引き起こしません。
すねや体の他の部分に、1 つの病変または複数の病変が発生することがあります。
体に斑点が発生する場合、多くの場合両側に発生します。つまり、両脚または両腕に発生します。
皮膚病変の出現以外には、糖尿病性皮膚症には他の症状はありません。これらの病変や斑点は破れたり、液体を放出したりしません。伝染性もありません。

診断
医師が糖尿病性皮膚症であると判断した場合、生検を控える場合があります。生検では、創傷治癒が遅いという懸念が生じる場合があります。ただし、医師が別の皮膚疾患を疑う場合は、皮膚生検が必要になる場合があります。
糖尿病性皮膚障害は、糖尿病の初期症状である可能性があります。糖尿病の他の警告兆候がある可能性があります。これらには次のものが含まれます。
- 頻尿
- 頻繁な喉の渇き
- 倦怠感
- かすみ目
- 減量
- 手足のチクチク感
あなたが糖尿病と診断されておらず、あなたの皮膚病変が糖尿病性皮膚症によって引き起こされている可能性があると医師が結論付けた場合、医師はさらなる検査を指示することがあります。検査結果はあなたの診断を確認するのに役立ちます。

処理
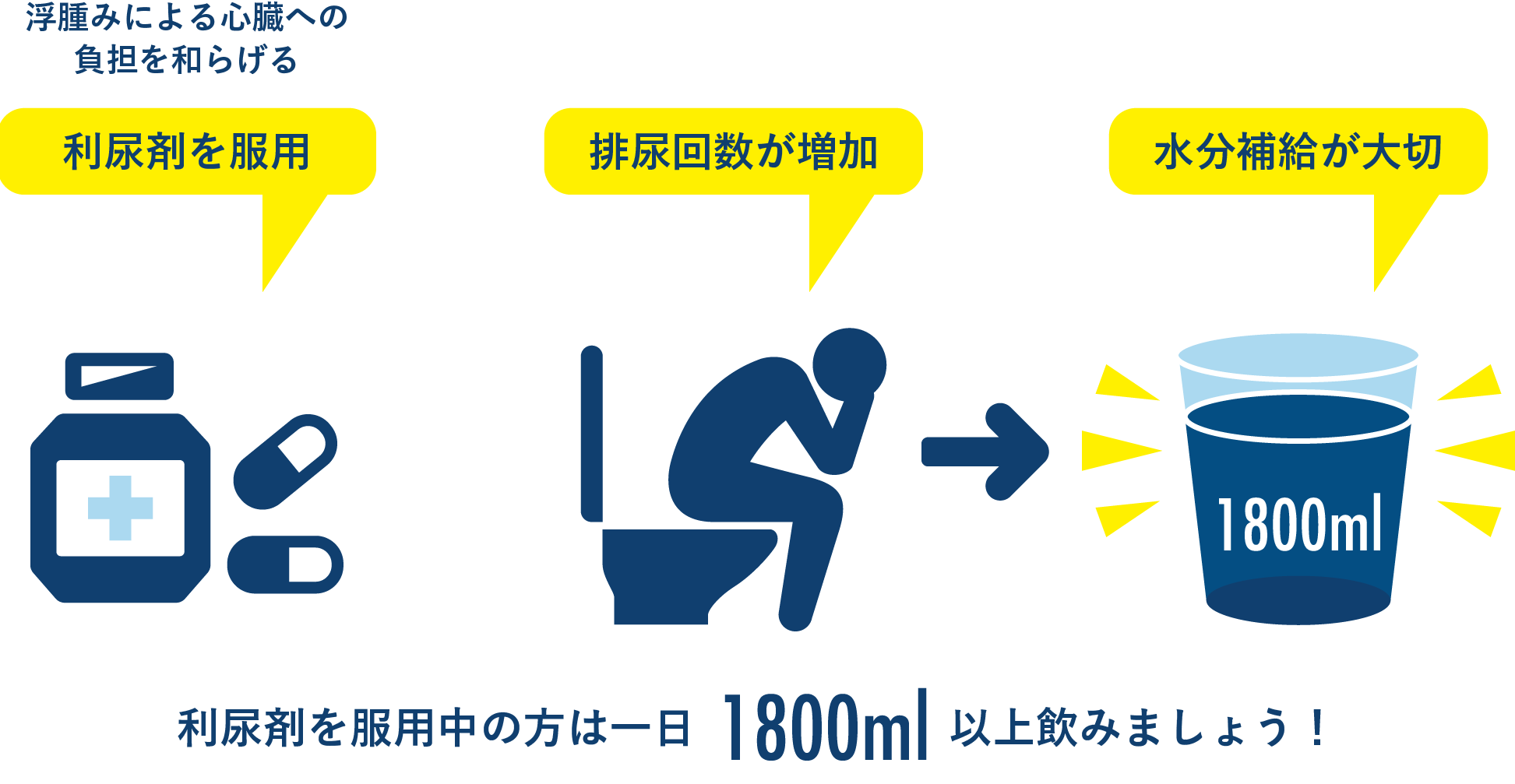
糖尿病性皮膚症に対する特別な治療法はありませんが、糖尿病の他の合併症を防ぐためには、糖尿病を管理することが重要であることを覚えておくことが重要です。
一部の病変は解決するまでに数か月かかる場合もありますが、他の病変は 1 年以上かかる場合もあります。病変が永続的に残る場合もあります。
病変が薄くなる速度を制御することはできませんが、状態を管理するために実行できる手順はあります。管理に関するヒントをいくつか紹介します。
- メイクをするとシミをカバーできる場合があります。
- 糖尿病性皮膚障害により乾燥した鱗状の斑点が生じた場合は、保湿剤を塗ると効果がある場合があります。
- 保湿はシミの改善にも役立ちます。
糖尿病性皮膚症に対する特別な治療法はありませんが、糖尿病を管理することは、糖尿病関連の合併症を防ぐために依然として重要です。

防止
現時点では、糖尿病に起因する糖尿病性皮膚障害を予防する既知の方法はありません。
ただし、糖尿病性皮膚障害が外傷や怪我によって引き起こされている場合は、取れる予防策があります。これらの対策により、病変が最も発生しやすいすねと脚を保護できます。
たとえば、膝丈の靴下やすねパッドを着用すると、スポーツやその他の身体活動を行うときに保護が得られる場合があります。
結論
糖尿病性皮膚症は、糖尿病を抱えて暮らす人々によく見られる症状です。この状態は病変の存在によって特徴付けられます。これらの病変は無害であり、痛みを引き起こしませんが、無視すべきではありません。
糖尿病を適切に管理し、血糖値を定期的に監視することが重要です。状態を管理することは、次のような糖尿病関連の合併症を防ぐために重要です。
- 神経損傷
- 脳卒中や心臓発作のリスク増加
定期的に医師の診察を受け、糖尿病の治療計画について話し合い、適切な血糖管理を維持するために必要な調整を行うことが重要です。
たとえば、処方どおりに薬を服用しているのに血糖値が高いままの場合は、医師に相談してください。現在の治療法を調整する必要があるかもしれません。
週に 3 ~ 5 回、少なくとも 30 分間の運動をするよう、積極的に取り組んでください。定期的な運動は健康全体にとって重要です。これには次のものが含まれます。
- 歩く
- ジョギング
- エアロビクスをする
- 自転車に乗る
- 水泳
新鮮な果物、野菜、赤身の肉をたくさん食べましょう。健康的でバランスのとれた食事を食べることが重要です。太りすぎの場合は、余分な体重を減らすと血糖値が安定します。
糖尿病の管理には、健康な血糖値を維持することだけが含まれるわけではないことに注意してください。他にも次のような手順を実行できます。
- 喫煙をやめる、喫煙する場合
- ストレスを軽減する
糖尿病性皮膚症は主にすねや脚に影響を与える傾向があるため、すねや脚を保護することが重要です。
医師の定期的な診察をスケジュールすると、医師は徹底的な評価を完了して、あなたの状態に最適な管理計画を決定することができます。
参考文献
- https://dx.doi.org/10.15277/bjdvd.2014.027
- https://doi.org/10.4103/0019-5154.92671