私は、前進する方法を見つけるために、どのようにしてここに至ったのかを理解する必要があると感じました。
医師が最初に私に尋ねたのは、「食事と運動でこの症状に対処できるかどうか、数か月試してみませんか?」というものでした。彼女は私のことをよく知っています。私はショックを受けました。彼女は私が何か言うのを待っていましたが、私は返事を返すことができませんでした。
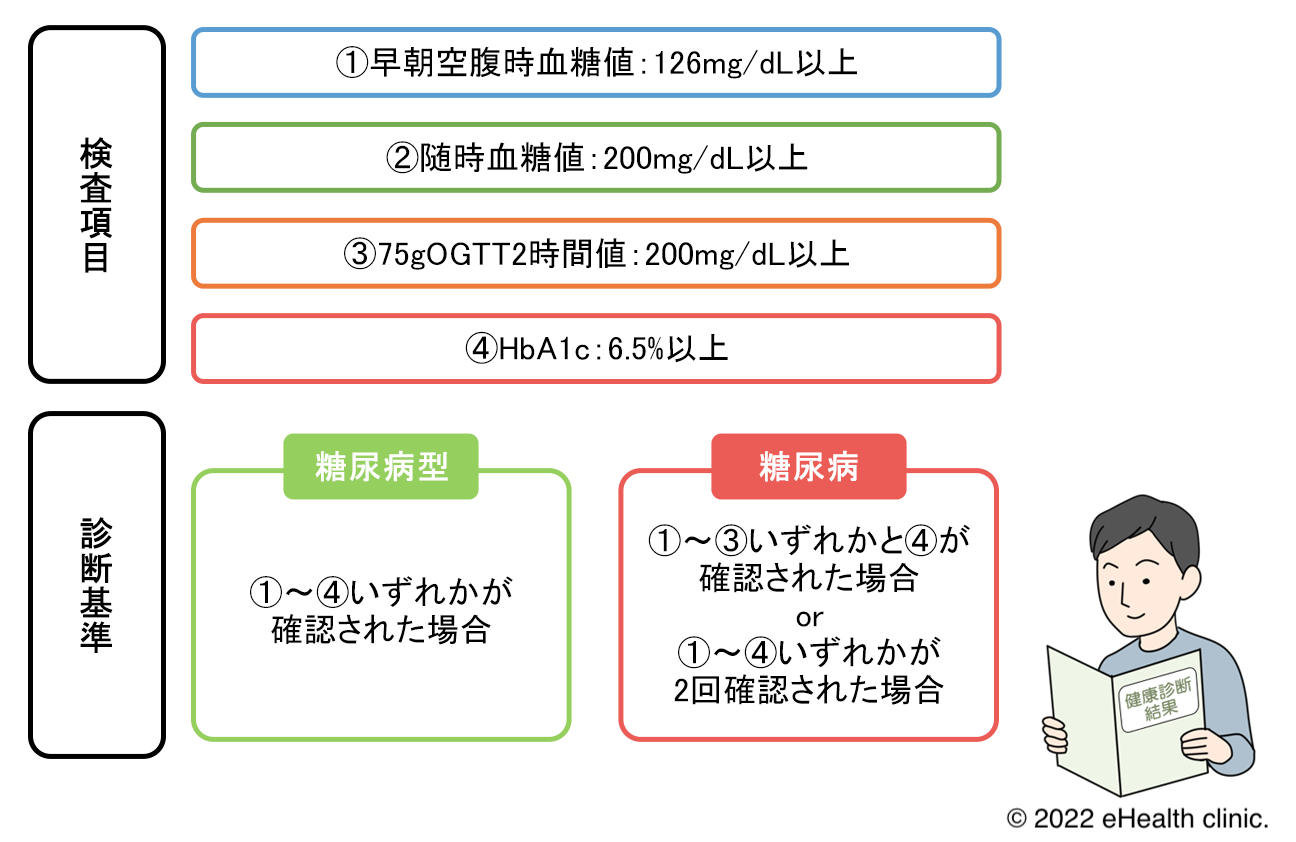
主治医はさらに「あなたの空腹時血糖値は153、A1Cは7.1です。」と続けました。彼女は立ち止まった。 「これが何を意味するかわかりますね。」
確かに。これが何を意味するのか、私にはよく分かりました。それは私が2 型糖尿病であることを意味しました。
私はこれらの研究室の番号とその意味をよく知っています。退職した認定専門助産師として、私は妊娠糖尿病を通じて多くの妊婦のカウンセリングを行ってきました。私は血糖計、血糖値、食事日記、そしてこの診断に伴うライフスタイルの変化すべてに精通しています。
それは大きな変化を意味します。それは、自分自身を見つめ、不快で重要な方法で真実を受け入れることを意味します。それは、自分が慢性疾患を抱えているという事実と向き合うことを意味します。
電話を切りました。パートナーに伝えるまでに3日かかりました。

答えを探しています
ストレスの多い状況に対処するための私の主な方法は、リサーチすることです。医師との電話を切るとすぐに、私はオフィスに戻り、そこで 2 型糖尿病について詳しく調べることができました。
私は血糖計、ランセット、 テストストリップを購入するために薬局に立ち寄りました。血糖値を検査するために 1 日に何度も指から出血するのは、とても現実的で、とても早く感じられました。
私は、前進する方法を見つけるために、どのようにしてここに至ったのかを理解する必要があると感じました。
時間が経つにつれて、私はより多くのパスタやより多くのパンを食べるようになりました。心安らぐ食べ物は、暗い時代に少しの光をもたらしてくれるものでした。夕食後、私はチョコレートの喜びをためらうことなく、小さな爆発的なエンドルフィンを浴びました。世界中の何百万もの人々と同じように、私も対処しました。私は繭になりました。それから私は15か月間そのままでした。
糖尿病と心臓病の家族歴があるので、もっとよく知っておくべきだったのかもしれません。しかし、まさか糖尿病が忍び込んでくるとは思っていませんでした。ちょうど5年前、私は5Kレースを走っていました。ほんの数週間前でも、パートナーと私は健康状態が良いと話していた。
パンデミックの最中に 2 型糖尿病の診断を受けたという点では、私だけではないようです。
研究者はまだ集計と追跡を行っていますが、現時点での数字は、新型コロナウイルス感染症のパンデミック中に小児糖尿病の症例が2倍になったことを示唆しています。それに対応する成人の増加があるかどうかはまだ不明ですが、パンデミック中に私のような多くの人が介護者との面会を遅らせたことは広く知られています。
2年も健康診断を先延ばしにしてしまったので、いつまでこの病気と付き合っているのかわかりません。
私の年齢も関係しています。 57歳の私は、2型糖尿病の診断を受けるのに適した年齢にいます。加齢とともに体と心が変化することは理解していますが、慢性疾患とともに生きることへの突然の転落をまだ受け入れています。これは死ぬまで付き合っていく病気です。その考えは身の引き締まる思いです。
私の体重もこれに影響します。結局のところ、誰が糖尿病と診断されるかについては、遺伝よりも体重がより大きな予測因子であることが多いことがわかりました。私は約60ポンドの体重を持ち歩きすぎており、そのせいで2型糖尿病になりやすくなっているのかもしれません。
体内の過剰な脂肪は、インスリンの生成とその使用方法にも影響を与えます。良いニュースは、もし負けたとしても
感情的な影響を乗り越える
誰も語らないのは、糖尿病を患うことによる精神的な負担についてです。
私はまだ息子たちに私の診断について話していません。彼らに話すとそれが現実になるからです。私の知らせが彼らを心配させることはわかっています。また、生涯にわたって2型糖尿病を発症するリスクが高まる可能性があることも伝えます。
私は彼らの視線を感じ、一日に何度も指先でつつくことを厭わず、必要とされる管理に熱心に献身的に取り組むつもりです。
私も怒りを感じる部分があります。なぜ私にこんなことが起こっているのでしょうか?
恥ずかしさを感じます。それとも罪悪感でしょうか? 2 型糖尿病を抱えて生きる人の多くは、自分の健康について恥ずかしさや罪悪感を感じています。私は毎日、これは個人的な失敗だったという考えを追い払っています。
原因は完全には解明されていませんが、多くの場合、遺伝的可能性と環境要因の組み合わせによって 2 型糖尿病の診断につながることを私は知っています。食事、運動、ストレスもこれに含まれますが、運も関係しています。
自意識過剰で帯域幅をこれ以上無駄にするつもりはありません。私は私たちの家族の歴史を深く掘り下げて、私の運命を遺伝学のせいにしようとするつもりはありません。自分がコントロールできることに集中してみようと思います。

小さな変化から始める
まだ数週間しか経っていませんが、すでにいくつかの変更を加えています。
キッチンで食品スケールを見つけて計量カップを取り出しました。カウンターに置いておくだけで、分量に取り組むことを効果的に思い出させることができます。
冷蔵庫には、緑色の野菜、赤身の肉、低血糖の果物、そして甘いものが無性に食べたくなったときのためにダイエット炭酸飲料など、おすすめのアイテムを詰め込んでいます。
私はこれから何時間も歩くために新しいプレイリストを作成し、犬と話をしました。犬はこの特定のライフスタイルの改善に非常に満足していました。
私も少し興奮することを許可しています。体調が良くなったときの気分、毎朝犬と一緒に数マイル移動するときの気分を思い出します。
私は血糖値を追跡しており、パターンを見つけて、血糖値を引き起こす食べ物を特定しようとしています。チャバタのパンが恋しくなるでしょうが、サツマイモがどれほど好きかを思い出しています。
1マイルも歩かない日もあるだろうし、休暇中はもちろんパイを一切れ食べるつもりだ。これが全か無かの状況ではありえないことはわかっています。
不完全な変更であっても正しい方向への一歩であるため、私は不完全な変更を行うことを自分に許可しています。

結論
私が今気になっているのは、診断からの治癒です。仕事だよ。糖尿病がどのようなものであるか必ずしも理解されていない世界で、糖尿病を患うことの負担は小さくありません。感情的な重みは仕事です。
この先に大きな変化があることは分かっています。私は自分の体、食べ物、そして医師との新しい関係を築いています。嬉しいとは言えませんが、感謝しています。神経や目、腎臓にダメージを与える前に、この病気を抑制できる可能性は十分にあります。
新しいダンスを学ばなければならないことを受け入れました。
Jana Studelska はミネソタ州在住のライター兼編集者です。彼女は退職した認定専門助産師であり、小児科と執筆の両方で教え続けています。彼女は小屋で生活していないときは、善良な男性と 2 匹の動物とともにセントポールに住んでいます。
参考文献
- https://onlinelibrary.wiley.com/doi/10.1002/oby.23511
- https://diabetesjournals.org/care/article/44/12/2645/138465/COVID-19-Hyperglycemia-and-New-Onset-Diabetes
- https://onlinelibrary.wiley.com/doi/full/10.1111/dme.14122
- https://www.hsph.harvard.edu/news/hsph-in-the-news/one-in-five-in-us-report-layed-health-care-during-pandemic/