子宮内膜症および多嚢胞性卵巣症候群(PCOS)は、生殖年齢に達した膣を有する人々が罹患する疾患です。これには、12 歳から 52 歳までの人々が含まれます。
どちらの症状も月経異常を引き起こし、大量の出血を引き起こす可能性があります。また、妊娠を困難にする可能性もあります。
ただし、他の症状は異なります。また、さまざまなホルモンの問題も関係しています。子宮内膜症は、女性ホルモンの一種であるエストロゲンの過剰が関係しています。 PCOSは過剰なアンドロゲン、つまり男性ホルモンによって引き起こされます。両方の条件を同時に満たすことも可能です。
さらに、その状態によってさまざまな症状が引き起こされ、さまざまな治療が必要になります。子宮内膜症とPCOSの違いを見てみましょう。

子宮内膜症と PCOS の症状
子宮内膜症と PCOS には、大量の出血や妊娠の困難などのいくつかの症状が共通しています。しかし、ほとんどの症状は異なります。
症状がなくてもこれらの状態に陥っている可能性もあります。場合によっては、症状が微妙であったり、誤診されたりする場合があります。
子宮内膜症と PCOS はどのくらい一般的ですか?
子宮内膜症と PCOS は、膣を持ち、生殖年齢に達している人によく見られます。
子宮内膜症については、2018 年のある研究で次のように推定されています。
PCOS については、2017 年の研究で、出産適齢期の女性の 5 ~ 20 パーセントが罹患していることが判明しました。同じ研究では、排卵の欠如により不妊を経験している女性の約 80% が PCOS を患っていることも判明しました。
子宮内膜症とPCOSを理解する
2 つの条件についてもう少し詳しく見てみましょう。
子宮内膜症
子宮の内側を覆う組織は子宮内膜と呼ばれます。子宮内膜症は、子宮内膜に似た組織が体の他の部分で成長するときに発生します。
この状態は、エストロゲンの一種であるエストラジオールの高レベルに関連しています。エストラジオールは子宮組織の成長に関与します。
子宮内膜症は通常、次のような生殖器官に影響を与えます。
- 子宮の外にある
- 卵管
- 卵巣
- 仙骨子宮靱帯
- 腹膜
- 膀胱、子宮、膣の間のどこか
また、次のような骨盤腔の外側の領域にも影響を及ぼす可能性があります。
- 大腸と小腸
- 付録
- ダイヤフラム
- 肺
- 直腸
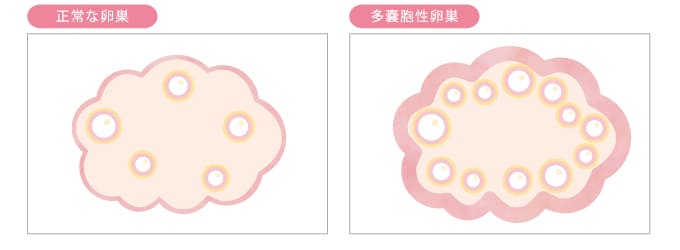
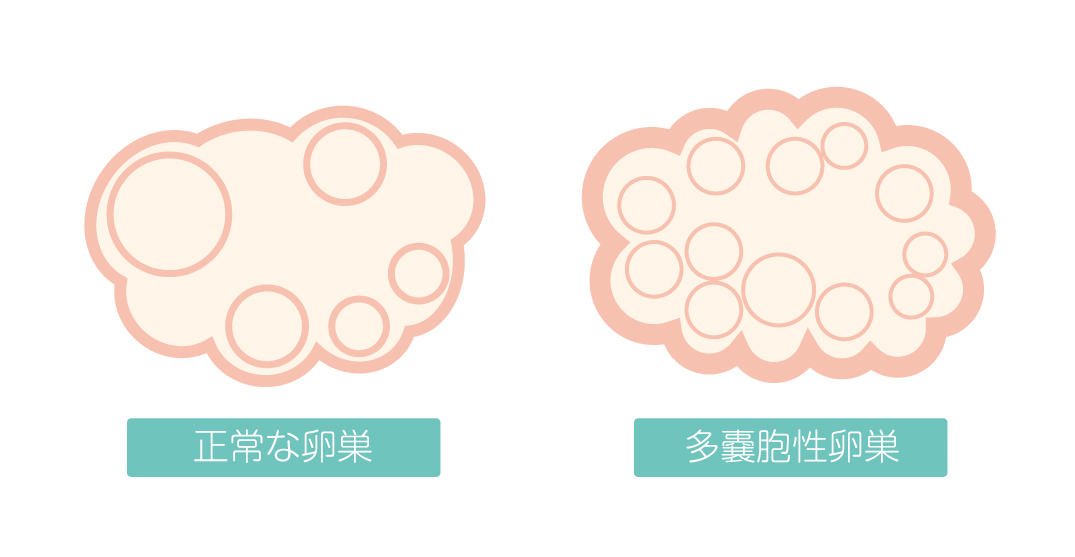
PCOS
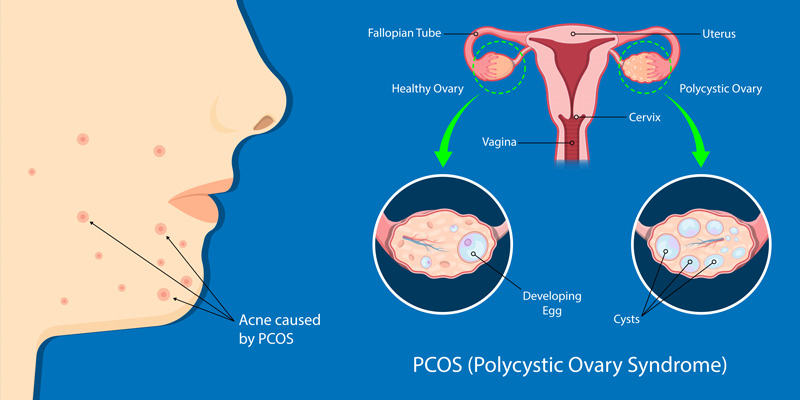
PCOS は、卵巣に影響を与えるホルモン疾患です。 PCOS の主な特徴は次のとおりです。
- 生理不順または生理がない
- 高レベルのアンドロゲン
- 一方または両方の卵巣の嚢胞
PCOS を患っている場合は、上記の症状のうち少なくとも 2 つが当てはまる可能性があります。卵巣嚢腫がなくてもPCOSになる可能性はあります。
子宮内膜症と PCOS の原因は何ですか?
子宮内膜症と PCOS の正確な原因は不明です。しかし、研究者らは考えられる説明を特定しました。
子宮内膜症
- 逆行性月経:これは、月経中に子宮組織が卵管を通って骨盤腔に流れるときに発生します。
- 免疫系の問題:逆行性月経は、膣があり月経中のほぼすべての人に影響を及ぼしますが、通常は免疫系がこれを管理します。ただし、免疫系に問題がある場合は、子宮内膜症が発生する可能性があります。
- 体腔化生:一部の細胞が子宮内膜細胞に変化する可能性があり、子宮から遠い領域で発生する子宮内膜症の説明となる可能性があります。
- 子宮内膜細胞の輸送:リンパ系または血管が子宮内膜細胞を他の領域に運ぶ可能性があります。
- 術後の着床:子宮摘出術などの一部の手術の後、子宮内膜細胞が手術部位に着床する可能性があります。
PCOS
- ホルモンの不均衡:テストステロンなどの特定のホルモンのレベルが高いと、PCOS の原因となる可能性があります。
- インスリン抵抗性:体がインスリンを効果的に使用できない場合、インスリンレベルが高すぎる可能性があります。これにより、卵巣でより多くの男性ホルモンが生成されるようになります。
- 炎症:過剰な炎症も男性ホルモンの高レベルを引き起こす可能性があります。

子宮内膜症と PCOS のリスクは何ですか?
特定の危険因子により、これら 2 つの状態が発症する可能性が高まります。
子宮内膜症
- 子宮内膜症の家族歴
- 月経が早く始まる(11歳未満)
- 月経周期が短い(27日未満)
- 7日以上続く大量の月経出血
- 不妊
- 決して出産しない
出産後も子宮内膜症を発症する可能性があることに注意してください。
PCOS
- PCOSの家族歴
- 糖尿病
- 太りすぎまたは肥満である
- 急激な体重増加
太りすぎると、インスリン抵抗性のリスクが高まり、糖尿病につながる可能性があります。しかし、太りすぎていなくてもPCOSを発症する可能性はあります。
子宮内膜症とPCOSを同時に患うことはありますか?
子宮内膜症とPCOSを同時に患っている可能性があります。実際、2015年の研究では、PCOSの女性は子宮内膜症と診断される可能性が高いことがわかりました。
2014年の別の研究では、子宮内膜症と、骨盤痛や妊娠困難を伴うPCOSとの間に強い関連性があることが判明しました。
2011 年の古い研究によると、PCOS における高レベルのアンドロゲンとインスリンは、間接的にエストラジオールを増加させる可能性があります。これにより、子宮内膜症のリスクが高まる可能性があります。

子宮内膜症と PCOS の診断
医師はいくつかの検査を使用して、子宮内膜症、PCOS、またはその両方に罹患しているかどうかを判断します。
通常、医師は生理不順などの症状がある場合にこれらの検査を使用します。しかし、症状がない場合は、他の病気の治療中に診断を受ける可能性があります。
子宮内膜症
PCOS
- 病歴:あなたの家族歴と健康状態は、医師が PCOS が原因である可能性があるかどうかを判断するのに役立ちます。
- 内診:これにより、嚢胞やその他の成長物を探すことができます。
- 超音波:超音波は卵巣と子宮の画像を作成します。
- 血液検査:炎症マーカーのホルモンレベルの異常は PCOS を示している可能性があります。

治療法はどのように異なりますか?
どちらの状態も、さまざまな形の薬物療法と手術で治療されます。
子宮内膜症
治療はエストロゲンと痛みを軽減することに重点を置きます。オプションには次のものが含まれます。
- エストロゲンに対する薬物療法:薬物療法は、避妊薬と同様に、エストロゲンを減少させ、子宮内膜組織の成長を調節するのに役立ちます。
- 鎮痛剤:市販の鎮痛剤で症状が緩和される場合があります。
- 組織の外科的除去:外科医は子宮内膜組織の増殖を除去します。
- 子宮摘出術:妊娠を望んでいない場合は、子宮摘出術、つまり子宮の除去が推奨される場合があります。
- ライフスタイルの変更:バランスのとれた栄養豊富な食事は、症状の管理に役立ちます。
PCOS
目標は、排卵を誘発し、アンドロゲンを減少させることです。治療法には次のようなものがあります。
- 薬の服用:妊娠を希望している場合は、排卵を誘発する薬を服用できます。そうでない場合は、避妊薬や糖尿病薬を服用してアンドロゲンを減らすことができます。
- ニキビまたは毛髪の治療薬:これらの薬は、ニキビや過剰な毛の成長を管理するのに役立ちます。
- 腹腔鏡による卵巣ドリリング:排卵誘発剤が効果がない場合、医師はこの手術を推奨することがあります。卵巣内のアンドロゲン放出組織を破壊します。
- 体重管理:健康的な食事と定期的な運動は体重を減らすのに役立ち、症状を管理できる可能性があります。
子宮内膜症またはPCOSについて医師の診察を受ける時期
次のような場合は婦人科医を受診してください。
- 骨盤の痛み
- 生理間の痛みや出血
- 月経出血の増加
- 生理不順または生理がない
- セックス中またはセックス後の痛み
- 妊娠するのが難しい
子宮内膜症と PCOS の両方において、症状をコントロールするには早期診断が鍵となります。だからこそ、年に一度の婦人科検診を受けることが大切です。
内分泌専門医やホルモンを専門とする医師を紹介されることもあります。
取り除く
子宮内膜症では、子宮組織が体の他の部分で増殖し、痛みや不妊症を引き起こします。これはエストロゲンレベルの上昇に関連しているため、治療はエストロゲンと痛みを軽減することに重点が置かれます。
一方、PCOS は高レベルのアンドロゲンが原因です。不妊や卵巣嚢腫の原因となる可能性があります。
子宮内膜症とPCOSが一般的です。両方を同時に持つことも可能です。生理不順や妊娠困難がある場合は、婦人科を受診してください。
参考文献
- https://www.sciencedirect.com/science/article/abs/pii/S1001784412600133
- https://journals.sagepub.com/doi/abs/10.5301/je.5000181?journalCode=peva
- https://journals.sagepub.com/doi/full/10.1177/1745505717731971
- https://www.endofound.org/子宮内膜症
- https://academic.oup.com/jcem/article/100/3/911/2839432
- https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5737931/
子宮内膜症と多嚢胞性卵巣症候群の違いを見分ける方法・関連動画
免責事項: 健康百科事典ブログは、すべての情報が事実に基づき、包括的で最新のものであるよう努めています。しかし、この記事は、資格を持つ医療専門家の知識や専門性の代替として使用されるべきではありません。薬を服用する前には、必ず医師または他の医療専門家に相談してください。ここに記載されている情報は変更される可能性があり、すべての可能な用途、指示、注意事項、警告、薬物相互作用、アレルギー反応、副作用を網羅することを意図しているわけではありません。特定の薬物または薬物の組み合わせに関する警告や情報が記載されていない場合でも、その薬物や組み合わせがすべての患者やすべての用途において安全、有効、適切であることを意味するものではありません。
