卵巣がんと子宮頸がんは、出生時に女性と割り当てられた人に発生する可能性のある 2 種類のがんです。どちらのがんも生殖器系に影響を与えますが、発生する臓器は異なります。
卵巣がんと子宮頸がんは両方とも生殖器系に影響を与えるため、同じ症状の一部を引き起こす可能性があります。
ただし、卵巣がんには、子宮頸がんではまれな追加の症状がいくつかあります。これらの状態にもさまざまな原因と危険因子があります。子宮頸がんは転移する前に早期に発見されることが多いため、卵巣がんよりも予後が良好な傾向があります。
以下に、卵巣がんと子宮頸がんの類似点と相違点をまとめます。次に、それぞれのがんの種類をもう少し詳しく説明します。さらに詳しく知りたい方は読み続けてください。

類似点と相違点
卵巣がんは、子宮の両側にある卵巣または卵管で発生します。卵巣は、生殖ホルモンと生殖に使用される卵子の両方を生成する責任があります。
子宮頸がんは、子宮と膣の間の狭い通路である子宮頸部で発生します。
卵巣と子宮頸部はさまざまな関係にありますが、がんの種類ごとに症状や原因が異なる場合があります。
症状
卵巣がんと子宮頸がんは通常、周囲の組織に広がり始めるまで重大な症状を引き起こしません。これらのがんの初期段階では、多くの人はまったく症状に気づきません。
しかし、卵巣がんと子宮頸がんには共通する症状がいくつかあります。これらには次のものが含まれます。
原因
卵巣がんの原因はまだ不明ですが、卵巣がんの発症リスクを高める可能性のある要因がいくつかあります。一方、子宮頸がんは主にヒトパピローマウイルス(HPV)感染によって引き起こされます。
診断
卵巣がんのスクリーニング検査はありません。
子宮頸がんの検査ははるかに簡単です。パップスミアやHPV 検査などの定期的な婦人科検査は、子宮頸がんのスクリーニングに役立ちます。
どちらの種類のがんも、診断するには生検が必要です。生検とは、医師が組織の小さなサンプルを採取し、それを病理医が顕微鏡で検査することです。
さらに、両方のがんの診断には、次のような同様の種類の画像技術を使用できます。
治療と今後の見通し
2 つのがんのうち、卵巣がんの見通しはあまり良好ではありません。より高度な段階に達するまで発見されないことが多いためです。しかし、卵巣がんは早期に発見された場合、次のような特徴を持っています。
スクリーニング検査は子宮頸がんの早期発見と治療に役立ちます。さらに、現在では非常に予防可能ながんとなっています。 HPV ワクチンは、ほとんどの子宮頸がんの予防に役立ちます。

卵巣がん
卵巣がんは卵巣と卵管で発生します。卵巣がんと子宮頸がんの違いについて詳しく知るために読み続けてください。
ACS は、卵巣がんが原因であると報告しています。
国立がん研究所の監視・疫学・最終結果 (SEER) データベースによると、
症状
卵巣がんの最も一般的な症状は次のとおりです。
- 腹部膨満感
- 骨盤または腹部の痛み
- 食べた後すぐに満腹感を感じる
- 頻尿または切迫した排尿
卵巣がんのその他の潜在的な症状には次のものがあります。
原因
卵巣がんの正確な原因は不明です。しかし、卵巣がんを発症するリスクを高める可能性のある要因がいくつかわかっています。これらには次のものが含まれます。
- 高齢であること
- 乳がんの個人歴がある
- 以下のような、特に若い年齢で特定のがんの家族歴がある:
- 卵巣がん
- 乳癌
- 結腸直腸がん
- BRCA1またはBRCA2遺伝子の変化など、がんのリスクを高める遺伝子変化を受け継いでいる
- 子宮内膜症を患っている
- 過体重または肥満がある
- 閉経後にホルモン補充療法を受けている
- 体外受精を利用して
- 子供がいない、または将来子供がいる
- 授乳していない
- 喫煙
診断
現在、卵巣がんのスクリーニング検査はありません。卵巣がんと一致する懸念される症状がある場合は、医師に相談してください。骨盤検査を含む身体検査が行われます。
これらの検査の結果に基づいて、依然として卵巣がんの疑いがある場合は、診断を助けるために追加の検査をオーダーすることができます。これらには次のものが含まれる場合があります。
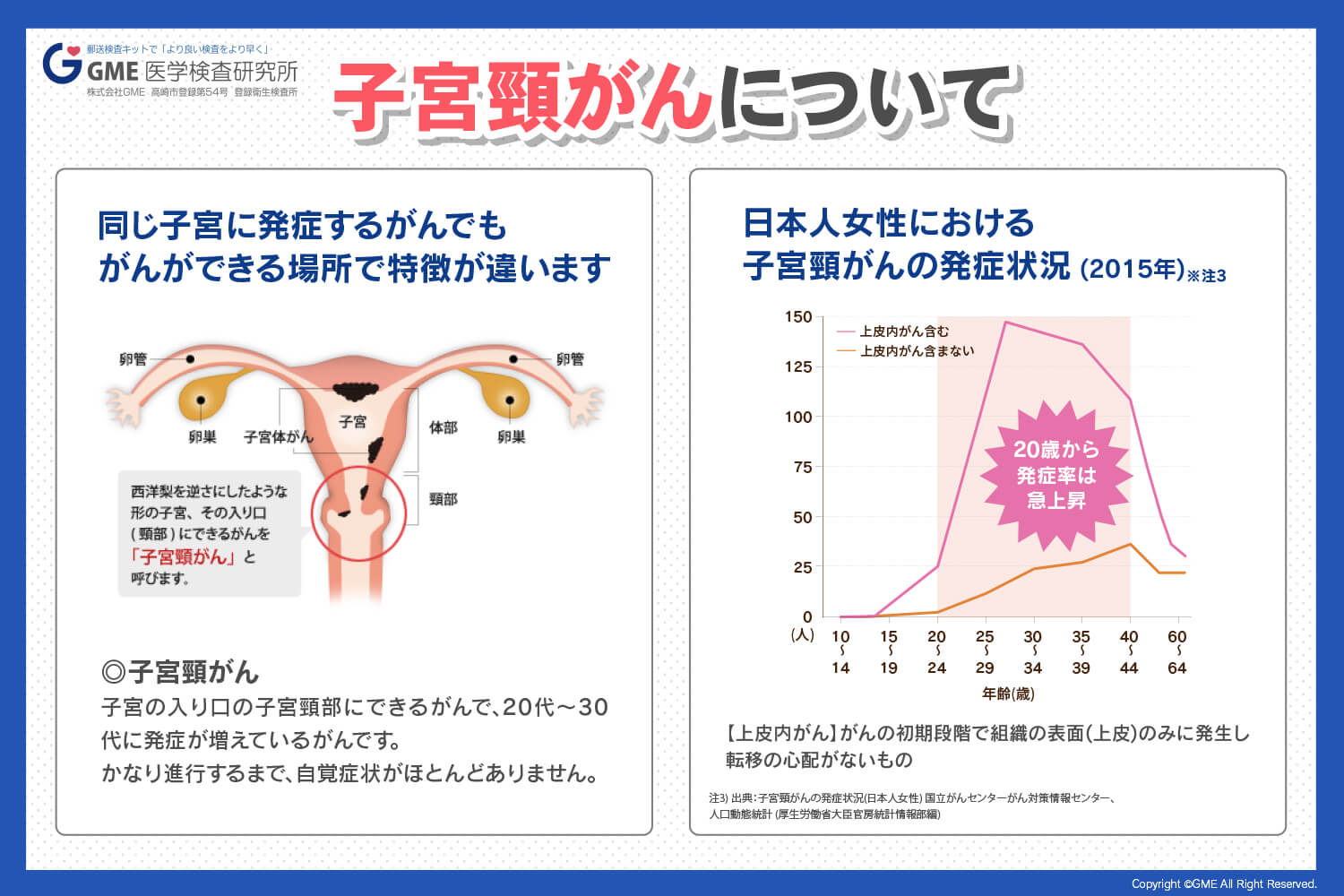
子宮頸がん
子宮頸がんは子宮頸部に発生するがんです。 SEER データベースは次のように推定しています。
症状
初期段階の子宮頸がんの多くは症状がありません。がんが成長し広がり続けると、次のような症状が現れることがあります。
- 性器出血、具体的には:
- 生理中ですが、通常よりもはるかに重いです
- 期間の間
- 閉経後
- 骨盤の痛み
- セックス中の痛み
- 血液が含まれている、または不快な臭いがする膣分泌物
子宮頸がんのその他の潜在的な症状は次のとおりです。
原因
子宮頸がんの主な原因はHPVです。によると、
彼らはまた、 HPV ワクチンの接種により、ほぼすべての子宮頸がんを予防できることにも注目しています。
実際、2020年の研究では、17歳になる前にHPVワクチンを接種すると子宮頸がんがほぼ90パーセント減少することがわかりました。
子宮頸がんのその他の危険因子には次のようなものがあります。
診断
子宮頸がんのスクリーニング検査はあります。現在
この年齢層には、次のような他のオプションも受け入れられます。
スクリーニング結果が異常であると判明した場合、医師はさらに検査を行うことを希望します。これにはコルポスコピーと呼ばれる手順が含まれる場合があり、医師は子宮頸部を検査し、がんの有無を検査するために生検を行う場合があります。
生検で子宮頸がんの存在が判明した場合は、がんの範囲を判定するために画像検査が行われます。これには、CT スキャン、MRI、X 線などが含まれます。

卵巣がんと子宮頸がんの治療法と展望
ここで、卵巣がんと子宮頸がんの両方に対する治療法の選択肢と見通しを見てみましょう。
治療の選択肢
卵巣がんの主な治療法は手術です。手術の範囲は、がんがどの程度広がっているかによって異なります。
化学療法も手術後によく行われます。手術ができない場合や手術を希望しない場合の初期治療としても利用できます。標的療法は、より進行した卵巣がんにも使用できます。
手術は子宮頸がんの主な治療選択肢の 1 つです。卵巣がんと同様に、手術の範囲はがんがどの程度広がっているかによって異なります。
他の可能な治療選択肢には、外部放射線療法または内部放射線療法が含まれます。化学療法も使用される場合があり、多くの場合放射線療法と組み合わせて行われます。標的療法と免疫療法は進行子宮頸がんにも使用できます。
生存率
SEER データベースによると、2012 年から 2018 年までの卵巣がんの 5 年相対生存率は
- 卵巣に局在: 93.1%
- リンパ節への転移 (局所): 74.2 パーセント
- 他の組織(遠隔)に転移: 30.8パーセント
SEER データベースの情報に基づくと、2012 年から 2018 年までの子宮頸がんの全体的な 5 年生存率は次のとおりです。
- 子宮頸部に局在: 91.8 パーセント
- リンパ節への転移 (局所): 59.4 パーセント
- 他の組織(遠隔)に転移: 17.1パーセント
取り除く
卵巣がんと子宮頸がんには多くの類似点があります。ただし、これら 2 つのがんの間にも重要な違いがあります。
全体として、これらのがんはどちらも早期に診断され、治療された場合に最も良好な見通しが得られます。
そのため、骨盤痛、不正性器出血、性交後の痛みなどの気になる症状が現れた場合は、ためらわずに医師の診察を受けてください。
参考文献
- https://seer.cancer.gov/statfacts/html/ovary.html
- https://www.cancer.gov/publications/dictionaries/cancer-terms/def/hpv-pap-cotest
- https://www.cdc.gov/hpv/parents/cancer.html
- https://seer.cancer.gov/statfacts/html/cervix.html
- https://www.cancer.org/cancer/ovarian-cancer/detection-diagnosis-staging/survival-rates.html
- https://acsjournals.onlinelibrary.wiley.com/doi/full/10.3322/caac.21628
- https://www.cancer.org/cancer/ovarian-cancer/about/key-statistics.html
- https://www.nejm.org/doi/10.1056/NEJMoa1917338
- https://www.cancer.org/cancer/ovarian-cancer/treating/surgery.html
卵巣がんと子宮頸がんの違いは何ですか?・関連動画
免責事項: 健康百科事典ブログは、すべての情報が事実に基づき、包括的で最新のものであるよう努めています。しかし、この記事は、資格を持つ医療専門家の知識や専門性の代替として使用されるべきではありません。薬を服用する前には、必ず医師または他の医療専門家に相談してください。ここに記載されている情報は変更される可能性があり、すべての可能な用途、指示、注意事項、警告、薬物相互作用、アレルギー反応、副作用を網羅することを意図しているわけではありません。特定の薬物または薬物の組み合わせに関する警告や情報が記載されていない場合でも、その薬物や組み合わせがすべての患者やすべての用途において安全、有効、適切であることを意味するものではありません。
