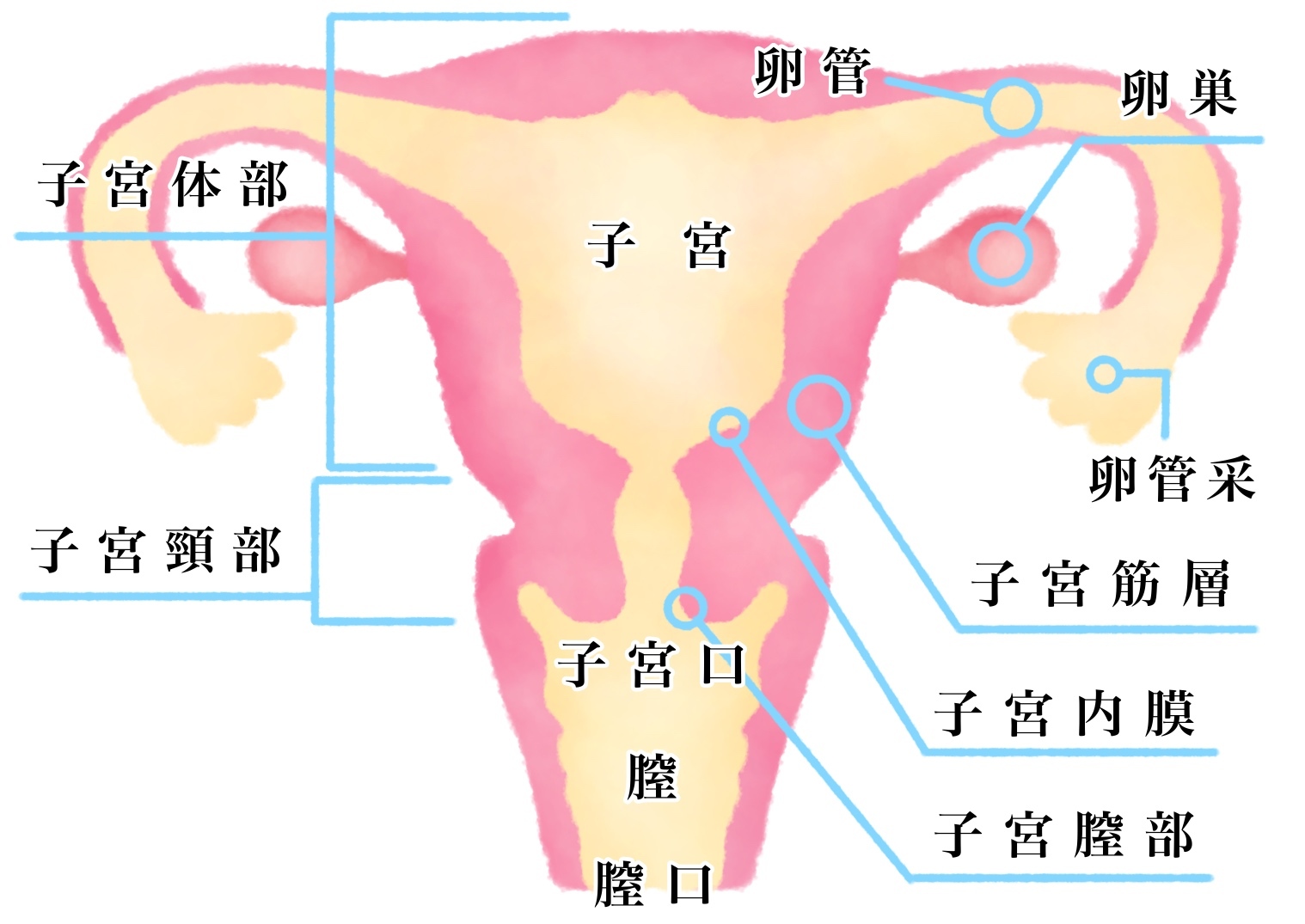
概要
子宮腺筋症と子宮内膜症は、どちらも子宮の内側を覆う子宮内膜組織の疾患です。しかし、発症の仕方や症状も異なります。
腺筋症では、子宮内膜様細胞が子宮の筋肉内で成長します。これらの誤って配置された細胞は月経周期に従い、毎月出血します。子宮の壁が厚くなり、痛みや大量の出血を引き起こす可能性があります。通常、高齢者が罹患しますが、
子宮内膜症では、子宮内膜様細胞が子宮の外で増殖します。この組織は、卵巣、子宮の支持靱帯、および骨盤の空洞によく見られます。そこで彼らは月経周期に従い、毎月出血します。
これにより痛みが生じ、生殖能力に影響を与える可能性があります。通常、青年期や生殖年齢にある人々に発生します。
これらの障害の一方または両方を患っている可能性があります。 2008年から2016年の間に腺筋症と診断された女性300人を対象とした2017年の研究では、42.3%が子宮内膜症も患っていたことが判明した。
各状態はどれくらい一般的ですか?
腺筋症と子宮内膜症はどちらもかなり一般的です。腺筋症についてはあまり広範囲に研究されていないため、その有病率についてはあまり知られていません。診断も難しくなります。
子宮内膜症は約に影響を及ぼすと推定されています
腺筋症の推定有病率
あ

症状の類似点と相違点は何ですか?
子宮腺筋症と子宮内膜症の症状は、痛みを含め、軽度から重度までさまざまです。
しかし、子宮内膜症を患っていても症状がない人もいます。について
典型的な症状は次のとおりです。
腺筋症
子宮内膜症
- 生理痛(月経困難症)
- 性交痛(性交痛)
- 痛みを伴う排便(排便困難)
- 排尿痛(排尿困難)
- 骨盤の痛み
- 倦怠感、吐き気、下痢、特に生理中
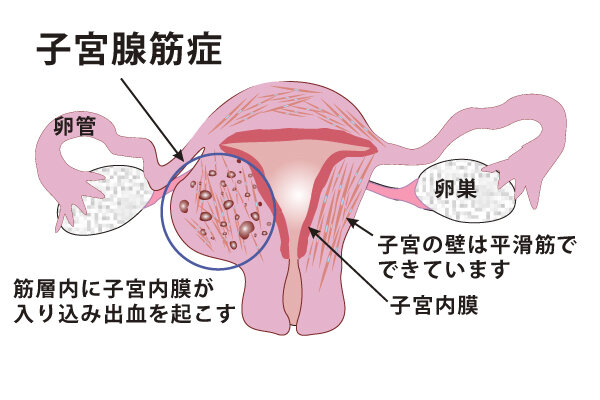
原因はどのように似ていますか、それとも異なりますか?
子宮腺筋症と子宮内膜症の正確な原因は不明です。しかし研究者らは、可能性のあるメカニズムと危険因子を特定した。理論には次のようなものがあります。
- 子宮腺筋症および子宮内膜症は、子宮の外傷後の組織損傷および修復 (TIAR) によって生じる可能性があります。エストロゲンの生成はこのプロセスに関与しています。
- 幹細胞は子宮内膜組織の損傷によって活性化される可能性があります。腺筋症や子宮内膜症では、通常の場所以外で増殖する可能性があります。
- 月経血が卵管を誤って流れる(逆行性月経)と、子宮内膜様の組織が骨盤などに残ることがあります。
- 遺伝的要因が関係している可能性があります。子宮内膜症は家族内で発症する傾向があります。
- 免疫系の問題は、腺筋症と子宮内膜症の両方において、逸脱した子宮内膜様組織を見つけて調節できない原因となる可能性があります。
- 体のホルモン系やエストロゲンに問題があると、腹部の胚細胞が子宮内膜様細胞に変化する可能性があります。
- リンパ系は子宮内膜様細胞を他の領域に運ぶ可能性があります。
提案されている説明の中には、これらの理論の 2 つ以上を組み合わせたものもあります。
危険因子の類似点と相違点は何ですか?
研究者らは、腺筋症と子宮内膜症に関連するいくつかの危険因子を特定しました。
一部の結果には一貫性がないため、さらなる研究が必要です。
腺筋症
腺筋症のリスクが高くなるのは、以下の場合と関連しています。
- 複数の子供がいた
- 乳がんに対してタモキシフェンによる治療を受けている
- 子宮拡張や掻爬などの手術を受けたことがある
- うつ病と抗うつ薬の使用量の増加
子宮腺筋症と喫煙および子宮外妊娠との関連に関する研究では、さまざまな結果が得られています。
子宮内膜症
子宮内膜症のリスクが高いことは、以下の場合に関連しています。
- 月経の開始が早まる
- 月経周期が短い(典型的な28日周期より短い)
- 大量の月経出血
- 月経の流れの妨害
- 背が高い
- アルコールとカフェインの摂取量が多い
- 子宮内膜症の血縁者(リスクが増加する)
七倍 ) - 閉経が遅い
子宮内膜症のリスクの低下は、以下のことに関連しています。
- 体格指数(BMI)が高い
- 経口避妊薬の使用
- 定期的な運動
- オメガ3脂肪酸

医師は診断する際にこれらをどのように区別するのでしょうか?
症状がない場合は、医師が別の問題の治療中に最初の診断を受けることがあります。
骨盤痛などの症状がある場合、医師は病歴を聞き、症状について次のように尋ねます。
- いつから始めたのですか?
- どれくらい長持ちしますか?
- あなたの痛みをどのように評価しますか?
医師は身体検査を行い、おそらく画像検査を指示します。
骨盤痛の他の考えられる原因を除外するために、医師は尿検査、妊娠検査、パップテスト、または膣ぬぐい検査を指示する場合があります。
腺筋症
腺筋症は診断が困難です。以前は、子宮手術後などの組織サンプルを検査することによってのみ診断されていました。
腺筋症は子宮の拡大を引き起こすため、医師は身体検査を行い、子宮が腫れているか圧痛があるかを確認します。
より正確な画像が必要な場合には、ソノヒステログラフィーが使用されることがあります。これには、超音波検査の前に子宮腔内に生理食塩水を注入することが含まれます。
子宮内膜症
医師はあなたの病歴を聞きます。また、家族の中に子宮内膜症を患っていた可能性のある人についても尋ねます。
医師は骨盤領域を検査して、嚢胞やその他の異常がないか調べます。おそらく超音波検査や場合によってはMRIなどの画像検査を依頼することになるでしょう。
超音波検査は、ワンド型のスキャナーを腹部に横切るか、膣に挿入して行うことができます。
医師は腹腔鏡手術を使用して、子宮の外側にある子宮内膜様組織を探すこともあります。診断が明確でない場合は、手術中に組織サンプルを採取して診断を確認したり、顕微鏡で検査したりすることがあります。
血液検査を使用して子宮内膜症を診断する非侵襲的方法の研究が進行中です。しかし、これまでのところ、
治療法はどのように異なりますか?どのように似ていますか?
どちらの症状に対する治療も、最小限の治療(市販薬)からより侵襲的な治療(子宮摘出術)まで多岐にわたります。
これらの両極端の間の治療オプションは異なります。これは、誤って配置された子宮内膜様組織の位置の違いによるものです。
治療の選択肢について医師と話し合ってください。考慮すべき質問には次のようなものがあります。
- 子供が欲しいですか?
- 痛みは断続的で、生理の頃だけですか?
- 慢性的な痛みにより、日常生活が妨げられますか?
- 子宮腺筋症関連の症状が消える可能性がある閉経期が近づいていますか?
腺筋症
症状が軽い場合、医師は生理の直前および生理中に市販の抗炎症薬の使用を勧める場合があります。より重度の症状を管理するには、他の選択肢があります。
ホルモンは、症状の一因となるエストロゲンレベルの上昇を制御するために使用されます。これらには次のものが含まれます。
- 経口避妊薬
- 高用量のプロゲスチン
- レボノルゲストレル放出子宮内デバイス
- ダナゾール
- エラゴリックスなどの性腺刺激ホルモン放出ホルモン (GnRH) アゴニストおよびアンタゴニスト
- 子宮内膜アブレーション: レーザーまたはその他のアブレーション技術を使用して子宮内膜を破壊する外来手術です。
- 切除処置。腹腔鏡を使用して子宮の腺筋症の影響を受けた領域を切り取ります(これは単に行われているだけです)
50パーセント 腺筋症をすべて除去するわけではないので成功しました) - 子宮動脈塞栓術は低侵襲手術です。
適度に良い 報告された結果 - MRIガイド下集束超音波手術(MRgFUS)は、周囲の組織に損傷を与えることなく深部組織に送達される集束超音波エネルギーを使用する非侵襲的手術です(これにより、腺筋症の症状を軽減することに成功しました。
2016年の振り返り ) - 子宮摘出術、子宮を完全に除去し、腺筋症を除去します(子供が欲しい人には適していません)
子宮内膜症
軽度の症状の場合は、市販の抗炎症薬が役立つ場合があります。より重篤な症状の場合は、他の選択肢もあります。
抗炎症薬はホルモン治療と併用される場合があります。ホルモンサプリメントは次のような場合に役立ちます。
- 生理を調節する
- 子宮内膜様組織の成長を減少させる
- 痛みを和らげる
これらは、低用量の経口避妊薬から始めて反応を見て、段階的に処方することができます。
治療の第一選択は通常、低用量併用経口避妊薬です。例には、エチルエストラジオールやプロゲスチンが含まれます。
第 2 段階の治療には、プロゲスチン、アンドロゲン (ダナゾール)、および GnRH が含まれます。これらは子宮内膜症の痛みを軽減することが証明されています。プロゲスチンは、経口、注射、または子宮内デバイスとして摂取できます。
ホルモン避妊薬を服用している限り、月経が止まり、症状が軽減されることがあります。服用をやめると生理が戻ります。
妊娠を望む場合、ホルモン治療を受けてから中止すると、体外受精による妊娠の可能性が高まる可能性があるという証拠があります。
保存手術では、子宮を傷つけずに腹腔鏡で子宮内膜症を除去することができます。これにより症状は軽減される可能性がありますが、子宮内膜症が再発する可能性があります。
腹腔鏡検査は、子宮内膜症を除去するために、熱、電流、またはレーザー治療と併用することもできます。
子宮摘出術(子宮の除去)と場合によっては卵巣の除去は最後の手段と考えられています。

取り除く
子宮腺筋症と子宮内膜症はどちらも、時間の経過とともに痛みを伴うことがあります。どちらも進行性の障害ですが、生命を脅かすものではなく、治療可能です。早期に診断して治療を行うことで、痛みや症状の軽減につながります。
通常、閉経すると腺筋症の症状が軽減されます。子宮内膜症患者の中には、閉経後も症状が残る人もいますが、これはあまり一般的ではありません。
子宮腺筋症と子宮内膜症はどちらも妊娠を困難にする可能性があります。妊娠を希望している場合は、自分にとって最適な治療計画について医師に相談してください。
新しい保存的手術方法により、子宮と卵巣を温存しながら痛みや症状を軽減できる可能性があります。
良いニュースは、腺筋症と子宮内膜症に関する多くの研究が進行中であることです。将来的には、これらの障害の原因がさらに解明される可能性があり、新しい治療法が開発され続けるでしょう。
参考文献
- https://www.ncbi.nlm.nih.gov/pubmed/23001775
- https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5049976/
- https://www.fertstart.org/article/S0015-0282(17)30169-3/fulltext
- https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5737931/
- https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5506765/
- https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3859152/
- https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3538128/
- https://pubmed.ncbi.nlm.nih.gov/30017581/
子宮内膜症と子宮腺筋症: 類似点と相違点・関連動画
免責事項: 健康百科事典ブログは、すべての情報が事実に基づき、包括的で最新のものであるよう努めています。しかし、この記事は、資格を持つ医療専門家の知識や専門性の代替として使用されるべきではありません。薬を服用する前には、必ず医師または他の医療専門家に相談してください。ここに記載されている情報は変更される可能性があり、すべての可能な用途、指示、注意事項、警告、薬物相互作用、アレルギー反応、副作用を網羅することを意図しているわけではありません。特定の薬物または薬物の組み合わせに関する警告や情報が記載されていない場合でも、その薬物や組み合わせがすべての患者やすべての用途において安全、有効、適切であることを意味するものではありません。
