
概要
出血性膀胱炎は、膀胱の内層と膀胱の内側に血液を供給する血管の損傷です。
Hemorrhagicとは出血という意味です。膀胱炎とは膀胱の炎症を意味します。出血性膀胱炎(HC)の場合は、血尿とともに膀胱炎症の兆候や症状が見られます。
尿中の血液の量に応じて、HC には 4 つのタイプまたはグレードがあります。
- グレード I は微細な出血 (目に見えない)
- グレード II は目に見える出血です
- グレード III は小さな血栓を伴う出血です
- グレード IV は、尿の流れを妨げるほど大きな血栓を伴う出血であり、除去が必要です

出血性膀胱炎の原因
HC のまれな原因は、アニリン染料や殺虫剤からの毒素にさらされる業界で働くことです。
化学療法
HC の一般的な原因は化学療法で、これにはシクロホスファミドやイホスファミドなどの薬剤が含まれます。これらの薬は分解されて有毒物質アクロレインになります。
アクロレインは膀胱に到達し、HCにつながる損傷を引き起こします。かかる場合があります
カルメットゲラン桿菌(BCG)による膀胱がんの治療も可能です。
ブスルファンやチオテパなどの他の抗がん剤は、HC の原因としてはあまり一般的ではありません。
放射線治療
骨盤領域への放射線療法は、膀胱内層に血液を供給する血管を損傷するため、HC を引き起こす可能性があります。これは潰瘍形成、瘢痕化、出血を引き起こします。 HC は放射線療法の数か月後、場合によっては数年後に発生する可能性があります。
感染症
感染症が原因のHCを患う人のほとんどは、がんやがんの治療により免疫力が低下しています。
危険因子
化学療法または骨盤放射線療法を必要とする人は、HC のリスクが高くなります。骨盤放射線療法は、前立腺がん、子宮頸がん、膀胱がんを治療します。シクロホスファミドとイホスファミドは、リンパ腫、乳がん、精巣がんなどの幅広いがんを治療します。
HCのリスクが最も高いのは、骨髄移植または幹細胞移植が必要な人々です。このような人には、化学療法と放射線療法の組み合わせが必要な場合があります。この治療により、感染に対する抵抗力も低下する可能性があります。これらすべての要因が HC のリスクを高めます。
出血性膀胱炎の症状
HC の主な兆候は血尿です。 HC のステージ I では、出血は微視的であるため、目に見えません。後期になると、血が混じった尿、血尿、血栓が見られることがあります。ステージ IV では、血栓が膀胱を満たし、尿の流れが止まることがあります。
HC の症状は尿路感染症 (UTI)の症状に似ていますが、より重篤で長期にわたる場合があります。それらには次のものが含まれます。
- 排尿時に痛みを感じる
- 頻繁に排尿しなければならない
- 切迫した排尿の必要性を感じる
- 膀胱制御を失う
HC の症状がある場合は、医師に相談してください。尿路感染症が血尿を引き起こすことはほとんどありません。
尿に血や血栓が見られた場合は、すぐに医師に連絡してください。排尿できない場合は、救急医療を受けてください。
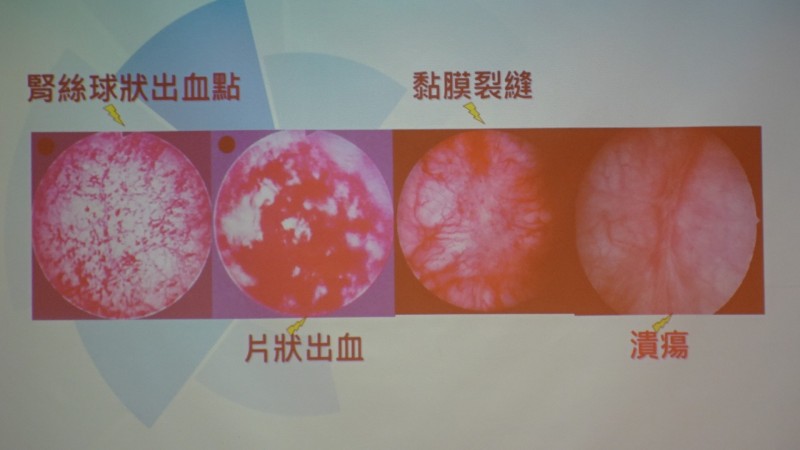
出血性膀胱炎の診断
あなたの徴候や症状、また化学療法や放射線療法の既往がある場合、医師は HC を疑うかもしれません。 HC を診断し、膀胱腫瘍や膀胱結石などの他の原因を除外するために、医師は次のことを行います。
- 感染症、貧血、出血性疾患の有無を確認するために血液検査を依頼する
- 顕微鏡的な血液、がん細胞、感染症の有無を確認するために尿検査を依頼する
- CT、MRI、または超音波画像を使用して膀胱の画像検査を行う
- 細い望遠鏡で膀胱を観察します(膀胱鏡検査)
出血性膀胱炎の治療
HCの治療は原因とグレードによって異なります。治療法の選択肢は数多くありますが、まだ実験段階にあるものもあります。
感染症によって引き起こされるHCの治療には、抗生物質、抗真菌薬、または抗ウイルス薬が使用されることがあります。
化学療法または放射線療法に関連した HC の治療選択肢には次のものがあります。
- 初期段階のHCの場合、尿量を増やして膀胱を洗い流すために、静脈内輸液から治療が開始される場合があります。薬物療法には、鎮痛剤や膀胱の筋肉を弛緩させるための薬物療法が含まれる場合があります。
- 出血がひどい場合、または血栓が膀胱を閉塞している場合、治療にはカテーテルと呼ばれるチューブを膀胱に挿入して血栓を洗い流し、膀胱を洗浄することが含まれます。出血が続く場合、外科医は膀胱鏡検査を使用して出血領域を見つけ、電流またはレーザー(高周波)で出血を止めることがあります。高周波療法の副作用には、膀胱の瘢痕化や穿孔が含まれる場合があります。
- 出血が止まらず、失血量が多い場合には輸血を受けることがあります。
- 治療には、膀胱内療法と呼ばれる膀胱内に薬を注入することも含まれます。ヒアルロニダーゼナトリウムは、出血と痛みを軽減する膀胱内治療薬です。
- 別の膀胱内薬剤はアミノカプロン酸です。この薬の副作用は、体内を移動する可能性のある血栓の形成です。
- 膀胱内収斂薬は、出血を止めるために血管の周囲に刺激や腫れを引き起こす膀胱に入れる薬です。これらの薬剤には、硝酸銀、ミョウバン、フェノール、ホルマリンが含まれます。収斂剤の副作用には、膀胱の腫れや尿量の減少などが含まれる場合があります。
- 高圧酸素 (HBO) は、酸素室内にいる間に 100% の酸素を呼吸することを含む治療法です。この治療により酸素が増加し、治癒と出血の停止が促進される可能性があります。毎日最大 40 回の HBO 治療が必要になる場合があります。
他の治療法が効果がない場合は、塞栓術と呼ばれる処置が別の選択肢となります。塞栓術の際、医師はカテーテルを血管に挿入し、膀胱内で出血を引き起こします。カテーテルには血管を遮断する物質が入っています。この処置後に痛みが生じる場合があります。
高悪性度の HC に対する最後の手段は、膀胱切除術と呼ばれる膀胱を除去する手術です。膀胱切除術の副作用には、痛み、出血、感染症などがあります。

出血性膀胱炎の見通し
あなたの見通しは段階と原因によって異なります。感染出身のHCは見通しが良い。感染性 HC 患者の多くは治療に反応し、長期的な問題を抱えません。
がん治療中の HC は異なる見方をする可能性があります。症状は治療後数週間、数か月、または数年後に出現し、長期間続く場合もあります。
放射線または化学療法によって引き起こされるHCには多くの治療選択肢があります。ほとんどの場合、HC は治療に反応し、がん治療後に症状は改善します。
他の治療法が効果がない場合は、膀胱切除術で HC を治すことができます。膀胱切除術後は、尿の流れを回復するための再建手術の選択肢があります。 HC のために膀胱切除術が必要になることは非常にまれであることに留意してください。
出血性膀胱炎の予防
HCを完全に防ぐ方法はありません。放射線療法または化学療法を受けている間は、頻尿を保つために水を大量に飲むことが役立つ場合があります。治療中にクランベリージュースを大きなコップ1杯飲むのも効果的です。
がん治療チームは、いくつかの方法で HC の予防を試みる場合があります。骨盤放射線療法を受けている場合、放射線の照射範囲と量を制限すると、HC の予防に役立つ可能性があります。
リスクを下げるもう 1 つの方法は、治療前に膀胱内膜を強化する薬を膀胱に注入することです。薬が2つ、
化学療法によるHCのリスクを軽減することはより確実です。治療計画には次の予防策が含まれる場合があります。
- 治療中は膀胱を満たして流れを保つための過剰水分補給。利尿剤を追加することも効果があるかもしれません
- 治療中の継続的な膀胱洗浄
- 薬の投与
メスナ 経口薬または点滴薬による治療の前後。この薬はアクロレインに結合し、アクロレインが損傷することなく膀胱を通過できるようにします。 - シクロホスファミドまたはイホスファミドによる化学療法中の禁煙
参考文献
- https://onlinelibrary.wiley.com/doi/pdf/10.1111/bju.12291
- https://www.auanet.org/education/auauniversity/education-products-and-resources/pathology-for-urologists/urinary-bladder/cystitis/hemorrhagic-cystitis
- https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4219308/
- https://journals.lww.com/co-supportiveandpalliativecare/Fulltext/2014/09000/放射線誘発性出血性嚢胞炎.10.aspx
- https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5010626/
出血性膀胱炎・関連動画
免責事項: 健康百科事典ブログは、すべての情報が事実に基づき、包括的で最新のものであるよう努めています。しかし、この記事は、資格を持つ医療専門家の知識や専門性の代替として使用されるべきではありません。薬を服用する前には、必ず医師または他の医療専門家に相談してください。ここに記載されている情報は変更される可能性があり、すべての可能な用途、指示、注意事項、警告、薬物相互作用、アレルギー反応、副作用を網羅することを意図しているわけではありません。特定の薬物または薬物の組み合わせに関する警告や情報が記載されていない場合でも、その薬物や組み合わせがすべての患者やすべての用途において安全、有効、適切であることを意味するものではありません。
