年に一度の乳がん検診は、通常 40 代から始まります。期待できることは次のとおりです。
がんの兆候がないか乳房を定期的に検査することは、健康を管理する上で重要です。それは、多くの乳がんスクリーニング検査では、自分で症状に気づくずっと前にがんを検出できるためです。
乳がんスクリーニング検査では、乳房組織の年々の小さな変化を検出できます。スクリーニング検査で問題が特定された場合、医療チームはその領域をさらに詳しく調査して、変化ががんによるものなのか、それとも他のものによるものなのかを確認できます。
乳がんが早期の段階で検出され、治療されると、一般に治療の成功率が高くなります。
米国癌協会は、乳癌が早期に発見された人の5年相対生存率は次のように報告しています。
乳がんが後の段階で発見されると、治療がより複雑になることが多く、5年相対生存率は低くなります。 2013 年から 2019 年のデータまでのこれらの統計は一般的な傾向を表しており、あなたの状況はより前向きな見通しを持っている可能性があることに留意してください。
乳がん検診の推奨事項と手順について詳しくは、以下をお読みください。
乳がん検診のガイドラインとは何ですか?
乳がん検診に対して推奨するアプローチは保健機関によって異なります。ここでは、いくつかの権威ある組織によって発行されたガイドラインの概要を示します。
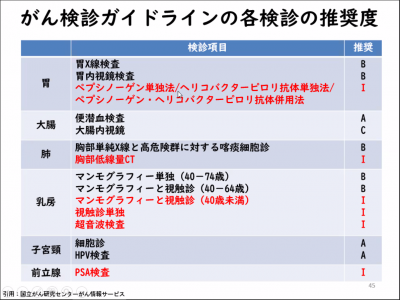
米国予防サービス特別委員会 (USPSTF)
16 人の医師と研究者からなるボランティア委員会である USPSTF は、乳がんのリスクが平均的な人々に対して次の推奨事項を提供しています。
| 年 | 推奨事項 |
|---|---|
| 40~49 | 個人の選択 — スクリーニングは 2 年に 1 回行うことも、50 歳になるまで待つこともできます |
| 50~74 | マンモグラフィーは2年に1回 |
| 75歳以上 | 推奨も反対もありませんので、医師と相談してスクリーニング計画を立ててください。 |
USPSTFによると、マンモグラムでがんの可能性の兆候が示されなかった場合、乳房組織の密度が高い人に追加のスクリーニングを推奨する十分な証拠はありません。
アメリカ癌協会
の
| 年 | 推奨事項 |
|---|---|
| 40~44 | 個人の選択 |
| 45~54 | マンモグラフィーは年に1回 |
| 55歳以上 | 健康で余命が10年以上ある限り、1~2年ごとにマンモグラフィーを受けてください。 |
USPSTF と同様に、米国癌協会も追加のスクリーニングを裏付ける証拠がないため、乳房組織の密度が高い人に対する具体的な推奨事項を示していません。
アメリカ産科婦人科学会 (ACOG)
ACOG の医師メンバーは、さまざまなスクリーニング検査の利点とリスクについてのカウンセリングとともに、医師と患者の間で意思決定を共有することを重視しています。
| 年 | 推奨事項 |
|---|---|
| 40~49 | 医師との会話に基づいて個人で選択します。臨床検査とマンモグラフィーを年に一度受けるか、2 年ごとにマンモグラフィーを受けるかを選択できます。 |
| 50~74 | マンモグラフィーは1~2年に一度 |
| 75歳以上 | 一般的な健康状態と平均余命に基づいて、医師と協力してスクリーニングをいつ中止するかを決定してください。 |
無症状で、高濃度乳房組織以外に危険因子がない場合、州法で義務付けられていない限り、ACOG はマンモグラフィー以外の代替検査や追加検査を推奨しません。

乳がんのリスクが高い人はどうなるでしょうか?
によると、
- BRCA1またはBRCA2遺伝子変異がある
- 乳房組織の密度が高い
- BRCA1またはBRCA2遺伝子変異を持つ近親者(祖父母、親、兄弟、子供、叔母、叔父、いとこ)がいる
- 10歳から30歳の間で胸部に放射線治療を受けたことがある
- 全体的な乳がんリスクを高めるがんの家族歴がある
- リ・フラウメニ症候群、カウデン症候群、またはバナナヤン・ライリー・ルヴァルカバ症候群など、特定の稀な疾患の近親歴がある。
危険因子について医師に相談してください。 National Cancer Institute のいずれかを使用して、全体的な乳がんリスクを計算することもできます。
乳がんのリスクが平均より高い場合、
毎年の検査をいつ開始するかを決定する際には、医師のアドバイスを考慮することが重要です。
によると、

乳がん検診にはどのような手順が使用されますか?
医療専門家は、次のようないくつかの異なる検査を使用して、がんの可能性の初期兆候を含む乳房組織の変化を検出できます。
臨床乳房検査
臨床乳房検査 (CBE) では、医師が乳房を手で検査し、触知できるしこりや異常を検出します。しかし、ある人によると、
一部の研究者は、
他の人々にとって、特に身体的または性的虐待の個人歴がある場合、CBEのプロセスは不安になる可能性があります。
トラウマや虐待を経験したことがあり、それによって自分が弱かったり、無力になったり、臨床乳房検査に対して不安を感じたりしたことがある場合は、事前にその懸念について医療専門家に相談することができます。
別の種類の検査を依頼したり、特定の性別の人に検査を依頼したりしても問題ありません。試験中に他の人が同室しても問題ありません。
マンモグラフィー
マンモグラフィーは乳がんの検査として最も広く受け入れられています。これは、マンモグラフィー装置で撮影され、 放射線科医が読み取った乳房の X 線写真です。マンモグラフィーは、メディケアやメディケイドを含むほとんどの健康保険プランでカバーされています。
3Dマンモグラフィー
このタイプのマンモグラムは、乳房トモシンセシスとも呼ばれ、乳房組織のより鮮明で詳細な画像を提供します。
の
超音波
超音波は音波を使用して乳房の内部の画像を作成します。これは、乳房組織内の固体のしこりと液体で満たされたしこりの違いを見分けるのに特に適しています。
超音波検査中、技師は乳房にジェルを塗布し、表面の周りで棒を動かし、音波によって作成された画像を記録します。このプロセスには害はありません。
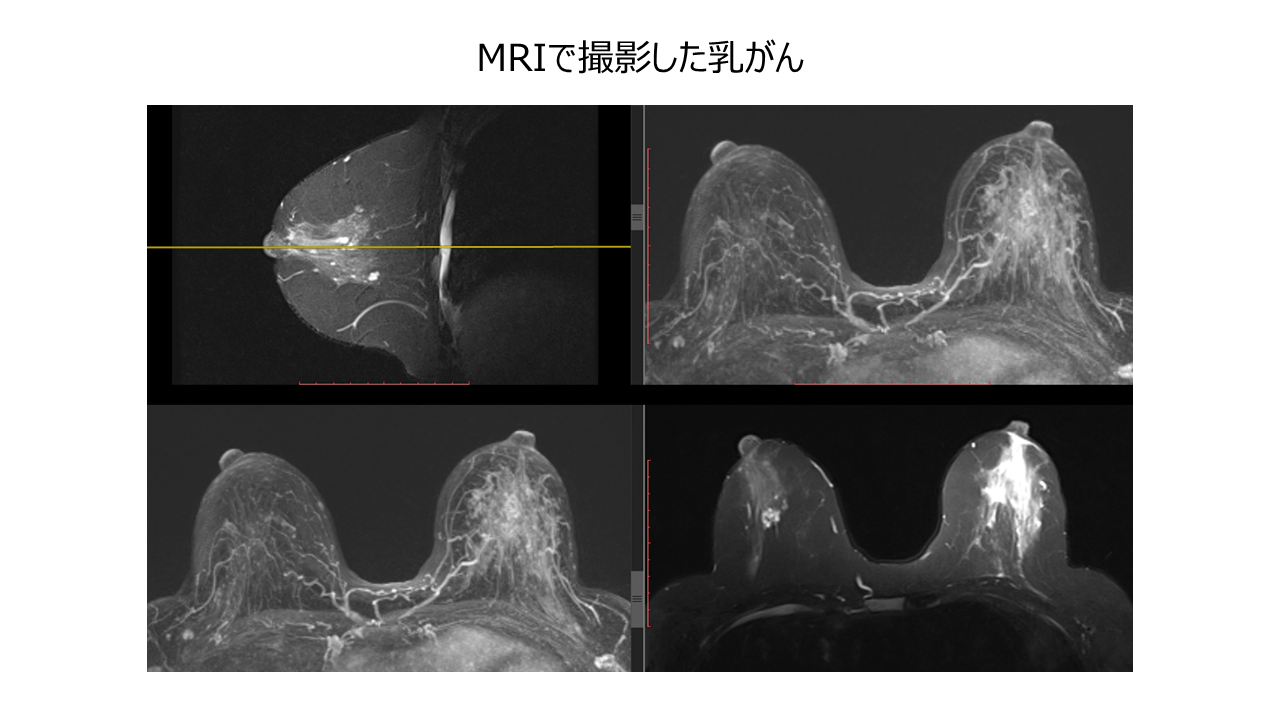
磁気共鳴画像法 (MRI) スキャン
乳房 MRI は、磁気エネルギーと電波を使用して乳房組織の詳細な画像を作成します。 MRI は、乳房組織が密な場合に特に役立ちます。
MRI検査中は、乳房を入れるための空洞があるテーブルの上に横たわります。テーブルは大きなチューブ状の MRI 装置に簡単に組み込まれます。スキャン デバイスはあなたの周りを回転します。スキャンにはノイズが伴いますが、害はありません。
密閉された空間に不快感を感じる場合、MRI 検査を受けると不安が生じる可能性があります。医師が MRI 検査を要求した場合は、閉所恐怖症または神経質かどうかを伝えてください。不安を軽減する方法について話し合うことができます。検査前に筋弛緩剤や抗不安薬を処方する場合もあります。
マンモグラフィー検査を受けるときに何を期待するか
マンモグラフィーは通常、画像センターまたは放射線科医の診療所で行われます。マンモグラフィー検査の準備に役立つヒントをいくつか紹介します。
- 可能であれば、マンモグラフィーは毎回同じセンターで受けるようにしてください。それは、放射線科医にとって、乳房組織が時間の経過とともにどのように変化したかを確認することが重要であるためです。別のセンターに行く必要がある場合は、古いセンターに古いイメージを新しいセンターに送信してもらいます。
- 月経があり、月経の頃に乳房が痛くなる場合は、月経に近づかない時間帯にマンモグラフィー検査を予約してください。マンモグラフィーでは乳房を圧迫するため、乳房がまだ柔らかくない場合は通常、より簡単に検査できるからです。
- ほとんどのセンターでは、画像を正確に読み取ることが難しくなる可能性があるため、脇の下にパウダー、デオドラント、クリーム、ローションなどを着用しないようにアドバイスしています。
- 現在授乳中である場合、または妊娠している可能性があると思われる場合は、検査前に技師に伝えてください。
センターに到着すると、前開きのガウンを渡されると思います。検査の時間になると、技師が X 線装置の 2 つのプレートの間に乳房を置くのを手伝ってくれます。
機械が鮮明な画像を撮影できるように、胸はできるだけ平らである必要があります。このプロセスがきつくて不快に感じるのは一般的ですが、痛みを伴う場合は、技術者に知らせてください。
技師は一度に 1 つの乳房を、通常は 2 つの異なる角度から撮影します。各画像にかかる時間はわずか数秒で、その後圧力が解放されます。必要な画像の数に応じて、マンモグラフィーのプロセス全体は約 20 分で終了します。
検査後、放射線科医は所見について医療専門家と話し合います。通常は数日以内に、医療専門家が結果について説明します。
1 週間以内に医師からの連絡がない場合は、電話して医師と話し、結果を確認するよう依頼する権利があります。
結果が期待どおりにならなかった場合はどうなりますか?
放射線科医または医師が懸念領域に気づいた場合は、 診断用マンモグラムと呼ばれる 2 回目のマンモグラムが必要になる場合があります。
医療専門家は、超音波、MRI スキャン、生検などの追加の検査を推奨する場合もあります。生検では、より詳しく分析できるように医師が乳房組織の一部を切除します。
このような追加検査は珍しいことではありませんが、だからといって乳がんがあるとは限りません。次のような理由で折り返し電話される可能性があります。
乳がん検診の大部分はがんと診断されません。

乳がん検診に関連するリスクはありますか?
乳がん検診を含め、ほぼすべての医療行為にはある程度のリスクが伴います。検査をいつ開始するか、どのくらいの頻度で検査を受けるかを決定する際には、既知のリスクを考慮することが重要です。
放射線関連のがんリスク
放射線への曝露は細胞に変化を引き起こす可能性があり、その一部はがんのリスクを高める可能性があります。マンモグラフィーからの放射線は非常に低いことを知っておく必要があります。
通常の胸部X線検査よりも低い値であり、
あ
乳がんのリスクが高い場合は、定期的なマンモグラフィーがリスクにどのような影響を与える可能性があるかについて医師と話し合う必要があります。
その他のリスク
乳がん検診では、次のような結果が得られる場合があります。
- 偽陽性の結果
- 乳房腫瘍の過剰診断
- 不必要な乳房組織の生検
一般に、医療専門家は、がんの早期発見を含め、定期的な乳がん検診の利点がスクリーニング検査自体のリスクをはるかに上回ることに同意しています。

結論
乳がん検診は、医師ががんを初期段階で発見するのに役立ちます。初期段階のがんは、後期段階で治療されるがんよりも治療が容易であることがよくあります。
乳がんをスクリーニングする最も一般的な方法はマンモグラフィーを使用することですが、超音波検査や MRI スキャンも効果的な検査となる場合があります。
多くのがん専門医は、女性が 40 歳になったらマンモグラフィーを毎年受け始めることを推奨しています。50 代に達したら、隔年でマンモグラフィーを受けることを選択してもよいでしょう。
危険因子は人によって異なるため、いつマンモグラフィーを受け始めるか、いつ受けるかを中止するかについては医師と相談してください。
乳がん検診を受けることにはいくつかのリスクがありますが、乳がんを早期に発見して治療できるという利点に比べれば、リスクは非常に小さいと一般的に考えられています。
参考文献
- https://www.cancer.org/cancer/breast-cancer/ Understanding-a-breast-cancer-diagnosis/breast-cancer-survival-rates.html
- https://www.acog.org/clinical/clinical-guidance/committee-opinion/articles/2015/03/management-of-women-with-dense-breasts-diagnosed-by-mammography
- https://bmccancer.biomedcentral.com/articles/10.1186/s12885-020-07521-w
- https://www.uspreventiveservicestaskforce.org/uspstf/recommendation/breast-cancer-screening
- https://www.cancer.org/cancer/breast-cancer/screening-tests-and-early-detection/american-cancer-society-recommendations-for-the-early-detection-of-breast-cancer.html
- https://www.cdc.gov/cancer/breast/young_women/bringyourbrave/pdf/screening_ct_guidelinesF.pdf
- https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5588356/
- https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5659978/
- https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4974039/
- https://www.acog.org/clinical/clinical-guidance/practice-bulletin/articles/2017/07/breast-cancer-risk-assessment-and-screening-in-average-risk-women
- https://www.cancer.org/cancer/breast-cancer/screening-tests-and-early-detection/mammograms/mammogram-basics.html
- https://bcrisktool.cancer.gov/calculator.html
乳がん検診の推奨事項は何ですか?・関連動画
免責事項: 健康百科事典ブログは、すべての情報が事実に基づき、包括的で最新のものであるよう努めています。しかし、この記事は、資格を持つ医療専門家の知識や専門性の代替として使用されるべきではありません。薬を服用する前には、必ず医師または他の医療専門家に相談してください。ここに記載されている情報は変更される可能性があり、すべての可能な用途、指示、注意事項、警告、薬物相互作用、アレルギー反応、副作用を網羅することを意図しているわけではありません。特定の薬物または薬物の組み合わせに関する警告や情報が記載されていない場合でも、その薬物や組み合わせがすべての患者やすべての用途において安全、有効、適切であることを意味するものではありません。
