定期的な輸血の必要性と、MDS の根底にあるプロセスは、鉄過剰を引き起こす可能性があります。過剰な鉄分を治療せずに放置すると、体全体の臓器に広範囲の損傷を引き起こす可能性があります。
骨髄異形成症候群 (MDS) は、身体が新しい血球を生成する能力を損なう、まれな骨髄疾患です。
いくつかの MDS サブタイプが存在し、影響を受ける血球の種類とその程度によって定義されます。しかし、あらゆる形態の MDS は、骨髄が機能不全または未熟な血球を過剰に生成し、次のような健康な細胞が十分に生成されない場合に発生します。
- 体中に酸素を運ぶ赤血球
- 感染症の予防に役立つ白血球
- 血小板、血液凝固を助ける
がんとして分類される MDS は、かつては前白血病、または「くすぶっている白血病」と呼ばれていました。
血液に影響を与える他の症状と同様、MDS は通常、治療の一環として輸血を必要とします。頻繁な輸血には、鉄過剰としても知られるヘモクロマトーシスに関連するリスクが伴う可能性があります。

MDS を患っている人々はなぜ鉄過剰症の危険にさらされているのでしょうか?
MDS と鉄過剰の関係は、MDS が血球にどのような影響を与えるかに関係しています。
MDS は、体全体に酸素を運ぶのに役立つ必要なレベルの赤血球を骨髄が生成するのを妨げます。赤血球には、酸素を輸送するために酸素と結合する鉄化合物からなるヘモグロビンが含まれています。
貧血は、血液が臓器に適切に機能するために必要な量の酸素を供給するのに十分な赤血球がない場合に発生する状態です。
MDS 患者の貧血と闘うための主な治療法の 1 つは輸血です。輸血では、健康なドナーから点滴を通じて血球が投与されます。血球レベルを最適な範囲に保つために、頻繁な輸血が必要になる場合があります。
時間が経つと、これらの輸血により必要以上の鉄が体に供給され、鉄過剰症の一因となる可能性があります。
鉄過剰につながる可能性のある輸血の回数は人によって異なります。 10~15回の輸血後に鉄過剰症を発症する人もいれば、何回も輸血しても鉄過剰症を発症しない人もいます。定期的に鉄過剰症の検査を受けることについて医師に相談することが重要です。
輸血は鉄過剰の最も影響力のある要因と考えられていますが、MDS の根底にあるプロセスも鉄の蓄積に寄与する可能性があります。
たとえば、赤血球の生成が抑制されると、鉄の取り込みと細胞内での貯蔵を調節するペプチドの体内での生成が低下する可能性があります。適切なペプチドレベルがないと、体は腸から必要以上に多くの鉄を吸収します。
一部の人にとっては、遺伝も影響している可能性があります。によると
これらの根底にあるプロセスは、輸血を開始する前であっても、鉄過剰症の準備を整える可能性があります。
ある
- HFE 遺伝子に C282Y および H63D 変異が存在する
- 北欧系の祖先であること
- C型肝炎などの慢性肝疾患を抱えている
- 定期的な大量のアルコール摂取
- 40歳以上であること

鉄過剰の症状
鉄分過多
過剰な鉄の沈着は肝臓、心臓、内分泌器官に影響を与えることがよくありますが、複数の器官が同時に影響を受ける可能性があります。
症状には次のようなものがあります。
- 腹痛
- 倦怠感
- 関節痛
- 肌の色の変化
- 性機能障害と性欲の喪失
- 脱毛
- 不規則な心臓のリズム
- 血糖値の上昇
- 肝臓肥大
- うつ

鉄過剰症の診断方法
医師は臨床検査と画像診断によって鉄過剰を診断できます。
まず、医師は血液サンプルを使用して血清フェリチン検査を実行します。フェリチンは、体内の鉄の調節に関与するタンパク質です。鉄分レベルの指標として使用されます。フェリチンレベルが高い場合は、鉄過剰を示している可能性があります。
ただし、体内の鉄過剰とその現在の影響を確認するには、血液検査以上のものが必要な場合があります。生検や磁気共鳴画像法 (MRI) スキャンによる組織サンプルは、医師が鉄過剰や特定の臓器への損傷を確認するのに役立ちます。
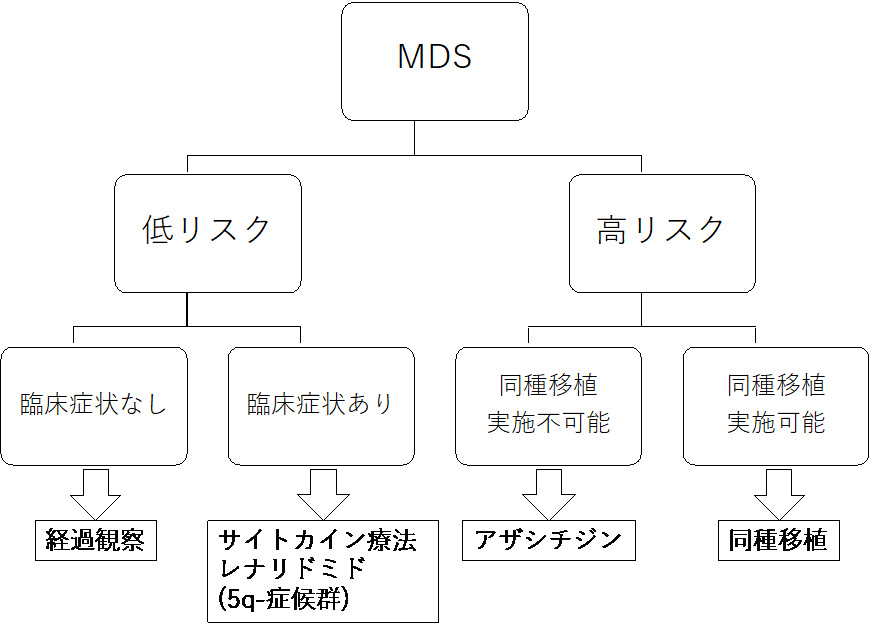
鉄過剰の潜在的なリスクと合併症
鉄過剰は潜在的に深刻な病状です。未治療のまま放置すると臓器不全を引き起こし、体内の他の病気の進行を促進する可能性があります。
MDS における鉄過剰の長期合併症には次のようなものがあります。
- 肝硬変、または肝臓の瘢痕化
- 心不全と肝不全
- 肝臓がん
- 糖尿病
- 関節炎
- 甲状腺機能不全
- アルツハイマー病などの神経変性状態の加速
MDS を抱えて暮らす人々にとって、鉄過剰は生存率の低下と関連しています。その存在は MDS が進行していることを示しており、心臓や肝臓の損傷など、生存に直接影響を与える可能性のある新たな医学的課題を引き起こす可能性があります。

鉄過剰症の治療
鉄過剰は、鉄レベルの綿密なモニタリング、鉄キレート療法、および造血成長因子の使用によって管理できます。
医師に相談してみるのもいいかもしれません
- 鉄分を含むサプリメントやマルチビタミンを避ける
- 体内の鉄の吸収を高める可能性があるビタミンCを含むサプリメントを避ける
- アルコールを制限または避ける
鉄キレーション療法
鉄キレーション療法では、過剰な鉄と結合し、尿または便を通じて体から鉄を除去する薬を服用します。
米国での使用が承認されている鉄キレート剤には次のものがあります。
- デフェロキサミン
- デフェラシロクス
3 番目の鉄キレート剤であるデフェリプロンは、現在カナダ、ヨーロッパ、アジア全域で使用されています。
造血成長因子
MDS を患っている一部の人々にとって、造血成長因子の使用は、貧血の治療に必要な輸血の回数を減らす方法となる可能性があります。
輸血を減らすと、体内の過剰な鉄の量を減らすことができます。
造血成長因子は、骨髄での血球の生成を刺激する体内のタンパク質です。医師はこれらのタンパク質の合成バージョンを使用して、自然な赤血球の生成を促進し、輸血の必要性を減らします。
使用される一般的な造血成長因子には、組換えヒトエリスロポエチン (EPO) およびダルベポエチンが含まれます。

取り除く
骨髄異形成症候群(MDS)を持つ人は、基礎疾患のプロセスと頻繁な輸血の必要性により鉄過剰を経験する可能性があります。
MDS 治療中、医師はあなたの鉄レベルを監視します。心配な場合は、鉄濃度を下げるために鉄キレーション療法や骨髄刺激薬を受けることもあります。
参考文献
- https://www.aamds.org/treatments/therapies/iron-chelation
- https://www.niddk.nih.gov/health-information/liver-disease/hemochromatosis/defining-facts
- https://www.niddk.nih.gov/health-information/liver-disease/hemochromatosis/eating-diet-nutrition
- https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6347085/
- https://www.cancer.org/cancer/types/myelodyslastic-syndrome/about/what-is-mds.html
- https://www.ncbi.nlm.nih.gov/books/NBK526131/
- https://link.springer.com/article/10.1007/s12185-017-2367-1
骨髄異形成症候群がある場合の鉄過剰について知っておくべきこと・関連動画
免責事項: 健康百科事典ブログは、すべての情報が事実に基づき、包括的で最新のものであるよう努めています。しかし、この記事は、資格を持つ医療専門家の知識や専門性の代替として使用されるべきではありません。薬を服用する前には、必ず医師または他の医療専門家に相談してください。ここに記載されている情報は変更される可能性があり、すべての可能な用途、指示、注意事項、警告、薬物相互作用、アレルギー反応、副作用を網羅することを意図しているわけではありません。特定の薬物または薬物の組み合わせに関する警告や情報が記載されていない場合でも、その薬物や組み合わせがすべての患者やすべての用途において安全、有効、適切であることを意味するものではありません。
